高尿酸血症与痛风
近年来,高尿酸血症与痛风在我国的发病率逐年上升,有文献报道2003年我国部分地区高尿酸血症发病率已达13.39%,与欧美地区的2%一18%相当,而痛风的发病率亦从1998年的0.34%上升至2003年的1.33%,痛风已逐渐成为严重威胁人们健康的常见多发病。更值得注意的是,高尿酸血症及痛风常常与高血压、糖尿病、高脂血症、肥胖、各种心脑血管疾病合并存在,加重了对肾脏及心脑血管等重要器官的损害。因此,重视高尿酸血症和痛风的临床特点,早期诊断和系统的规范化治疗十分必要。但是,长期以来高尿酸血症与痛风并未引起风湿免疫、内分泌和心血管等相关学科医师的足够重视,常常导致误诊、漏诊或不规范治疗。北京大学人民医院风湿免疫科张学武
1 高尿酸血症与痛风的最新流行病学趋势
痛风是嘌呤代谢紊乱和(或)尿酸排泄障碍导致血尿酸升高,尿酸盐从超饱和细胞外液沉积于组织或器官引起的一组综合征,包括无症状高尿酸血症、痛风性关节炎、痛风石形成、痛风性肾病(包括慢性高尿酸血症肾病、急性高尿酸肾病、尿酸性肾结石)等。
1.1 绝经后女性痛风发病率明显增高
以往观点认为,痛风患者绝大多数为男性,目前研究发现,男女比例为3.6:1,且女性患病率随年龄增长而明显增高。Mikuls等2005年的流行病学研究显示。75岁以上的高龄患者痛风的患病率男性为7%,女性为4%,而育龄期女性痛风罕见。
1.2 血尿酸浓度与痛风发生密切相关
高尿酸血症是痛风发作的重要因素,且血尿酸浓度与痛风发生关系密切。Campion等研究了血尿酸升高程度与患者5年内痛风发病的相关性,显示血尿酸 ≥ 595.0μmol/L(10mg/dl)时痛风的发生率为30.5%;而血尿酸 < 416.5μmol/L (7mg/dl)时痛风的发生率仅为0.6%。高尿酸血症的程度亦与痛风的发作年龄密切相关,当血尿酸 < 416.5μmol/L时痛风发作的平均年龄为55岁,而血尿酸≥535.5μmol/L (9mg/dl)时发作的平均年龄为39岁。
1.3 认识不典型痛风的特点十分必要
急性痛风性关节炎90%为单关节炎,50%的首发症状为第一跖趾关节炎。但近期许多研究发现,目前非典型部位急性痛风性关节炎的发病率明显增高,包括下肢其他部位或上肢小关节,而老年女性甚至会出现多关节炎。高尿酸血症患者若未治疗,5年后12%可出现痛风石,而20年后出现痛风石的比例为55%。而在骨关节炎患者中,存在Heberden结节的部位出现痛风石的时间明显缩短,该结果提示骨关节炎合并高尿酸血症患者更应关注短期内出现痛风性关节炎的风险。
2 痛风发病机制中应该关注的两个问题
2.1 痛风性关节炎急性发作的相关因素
痛风性关节炎急性发作与高尿酸血症密切相关,许多研究证实血尿酸升高的程度及高尿酸血症持续的时间与痛风性关节炎急性发作呈正相关,但是,并非所有高尿酸血症患者都发生急性痛风性关节炎。导致高尿酸血症患者发生急性痛风性关节炎的因素目前尚未完全明了,也是痛风性研究领域的热门话题之一。以下介绍急性痛风性关节炎发作的相关机制。痛风急性发作早期,多形核白细胞进入关节滑液,炎性细胞因子刺激滑膜衬里层增生和中性粒细胞、单核巨噬细胞、淋巴细胞浸润。这些炎症反应由单钠尿酸盐晶体促发。该过程中,肥大细胞也可能发挥关键作用,它们原本含有促炎症物质,包括组胺、细胞因子和酶,所有这些物质都可能对下游炎症反应起促进作用。同有免疫在痛风急性发作的早期炎症反应中起关键作用。单钠尿酸盐晶体同时激活补体的经典途径和替代途径,引起具有趋化能力的C5a生成,以及膜攻击复合物C5b―C9形成。此外,无包被的单钠尿酸盐晶体可通过Toll样受体(Toll―like receptor,TLR)2和TLR4信号转导而激活巨噬细胞、滑膜衬里层细胞和中性粒细胞。TLR位于细胞膜上,TLR2和TLR4的激活不仅诱导晶体被吞噬,而且在促炎症细胞因子(包括核因子kB)的表达上起关键作用。细胞内中性粒细胞碱磷酶(NALP3或ca-lopyrin)炎症体也在单钠尿酸盐晶体诱发的急性炎症反应中起主要作用。NALP3主要表达在白细胞中,当NALP3被激活后,衔接蛋白凋亡相关斑点样蛋白(ASC,含有一个caspase募集域)将其与caspase-1连接起来,导致细胞因子(IL)-1β和IL-18生成。
目前认为许多中性粒细胞表面受体参与介导了对单钠尿酸盐晶体的反应,这些表面受体包括CR3(CD11b/CD18)和FcγRIII(CD16),它们分别与晶体连接iC3b和IgG结合。由于中性粒细胞与单钠尿酸盐晶体相互作用,合成并释放大量介质,这些介质(如超氧化物、过氧化氢和单态氧等)引发急性痛风发作相关的血管舒张、红斑和疼痛
2.2 急性痛风性关节炎自发缓解的原因
急性痛风发作通常是自限性的,即使不进行抗炎治疗也会在7―10 d内缓解。引起该现象的原因包括:在炎症反应过程中,有蛋白包被的单钠尿酸盐晶体可能显著减轻白细胞反应。黑皮质素,如促肾上腺皮质激素(ACTH)和促黑素细胞激素,可能对缓解急性发作起作用。另外,急性发作的自发缓解可能涉及转录因子过氧化物酶体增殖物激活受体γ(PPAR-γ)的诱导,它在炎症反应中发挥重要的负调节作用。PPAR-γ可以在暴露于单钠尿酸盐晶体后的单核细胞上检测到,它能够抑制IL-1β、肿瘤坏死因子(TNF)α的产生和细胞浸润。暴露于单钠尿酸盐晶体后,未分化的外周血单核细胞分泌促炎症细胞因子(IL-1β、TNF-α和IL-6),诱导内皮细胞活化,促使中性粒细胞黏附于内皮细胞。然而,单核细胞分化为成熟的巨噬细胞后,丧失了促炎症细胞因子的能力。这种释放促炎症细胞因子能力的丧失伴随着释放转化牛长因子(TGF) β1能力的增加。高水平的TGF一β1存在于急性痛风患者的滑液中,TGF一β1是已分化巨噬细胞抑制单钠尿酸盐晶体诱导炎症反应的过程中一种关键的可溶性因子。
3 痛风的发病特点值得关注
3.1 无症状高尿酸血症
无症状高尿酸血症是指血清尿酸盐水平升高,但尚未发生痛风(表现为关节炎或尿酸性肾结石)。大多数高尿酸血症人群可保持终生无症状,但向急性痛风转变的趋势随血清尿酸盐浓度升高而增加。尿酸性肾结石发生的风险随血清尿酸盐浓度升高及尿尿酸排泄量增多而增加。大量研究显示了高尿酸血症与心血管疾病密切相关,文献报道,75%一80%的痛风患者合并高三酰甘油血症,而80%以上的高三酰甘油血症患者合并高尿酸血症。在高血压方面,22%~38%的未经治疗的高血压患者合并高尿酸血症,而当患者接受利尿剂治疗及合并。肾脏疾病时,该比例上升至67%。高尿酸血症可能是青年男性患高血压的潜在风险预测指标,1/4~1/2的典型痛风患者合并高血压,但高血压的存在与痛风的病程长短无关。另外,许多文献支持高尿酸血症是冠状动脉疾病发生的独立危险因素。
3.2 急性痛风性关节炎
男性患者首次发作急性痛风性关节炎通常在40―60岁,女性则在60岁之后。25岁前发生急性痛风性关节炎可能与某种特异性酶的缺乏导致嘌呤产生明显增多、遗传性肾脏疾病或使用环孢素等有关。85%~90%的患者首次发作为单关节受累,最常见部位是第一跖趾关节。最近的研究显示,以下肢其他关节或上肢单关节发病的患者明显增多,而首次发作即为多关节受累者约占3%一14%,尤其常见于老年女性患者。急性痛风性关节炎患者常见受累的关节依次为足背、踝关节、足跟、膝关节、腕关节、手指和肘关节,90%的患者在病程中会经历第一跖趾关节炎的急性发作。大多数患者的首次发作骤然发生,常于夜间熟睡后。发作数小时内,受累关节即出现红、肿、热和极明显的压痛。偶尔可发生淋巴管炎。全身炎症
表现包括白细胞增多、发热及红细胞沉降率增快。早期发作时x线通常仅显示软组织肿胀。
未经治疗的急性痛风病程差异很大。轻度发作可在数小时内缓解或仅持续1~2 d,未达到典型发作的剧烈程度。重者可持续数天或数周。缓解后患者症状消失,进入痛风间歇期。
引起急性痛风性关节炎发作的诱因很多,促发因素包括创伤、饮酒、手术、饮食过量、出血、异体蛋白治疗、感染和使用放射造影剂等。利尿药治疗是老年人出现痛风性关节炎的一个非常重要的诱因。利尿药、静脉注射肝素和使用环孢素可致血清尿酸盐水平升高而诱发痛风发作。另外,值得注意的是,降尿酸药物可通过快速降低血清尿酸盐水平而诱发急性痛风发作。事实上,降尿酸作用越强,诱发痛风急性发作的可能性就越大。
3.3 间歇期痛风
间歇期是指两次痛风发作之间的时期。尽管有些患者再无第二次痛风发作,但大多数患者在6个月到2年内发生第二次发作。未经治疗的患者痛风发作频率通常随时问推移而增加。以后的发作很少骤然发生,可为多关节炎,症状可更严重,持续时间更长,缓解更慢,但仍可完全缓解。
3.4 慢性痛风性关节炎
反复发作的患者最终将进入慢性多关节炎期,其特点为没有无痛的间歇期阶段,且常常伴有痛风石形成。此阶段易与其他类型关节炎或其他疾病混淆。
对未经系统治疗的患者进行研究发现,从首次痛风发作到出现慢性症状或可见的痛风石的时间间隔差异很大。一般为3~42年,平均11.6年。未给予降尿酸干预的患者5年后12%发生痛风石,而20年后55%发生痛风石。痛风石可能更早地出现在合并骨关节炎的患者、女性肾功能不全的患者、接受利尿剂治疗的心力衰竭患者以及接受环孢素治疗的器官移植患者。其他发生痛风石的危险因素包括发病年龄轻、酗酒、血尿酸水平过高和药物治疗效果不佳。
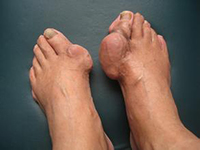
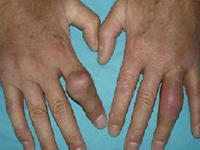
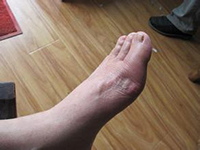
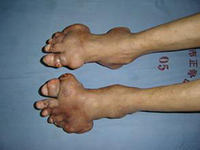
痛风石可沉积在身体很多不同部位,如耳轮、手指及足趾、膝或踝等关节,常常为不规则、非对称性分布,也可沿前臂的尺侧面沉积,形成鹰嘴滑囊的囊性膨胀或沉积在跟腱形成梭形肿胀。痛风石沉积进展的过程十分隐匿。虽然痛风石本身相对无痛,但其周围可发生急性炎症。最终,关节广泛破坏,皮下巨大的痛风石可导致患者出现关节畸形和功能障碍。
3.5 肾脏疾病
除痛风性关节炎外,20%一40%的痛风患者存在蛋白尿,通常轻微且间歇性出现。只有当尿酸盐浓度长期升高,男性超过 773.5μmol/L(13mg/dl)或女性超过 595.0μmol/L 时,高尿酸血症本身才可能成为引起慢性肾脏疾病的原因。肾结石在原发性痛风患者中的发病率为10%~25%,高于一般人群。痛风患者发生肾结石的可能性随血清尿酸盐浓度升高和尿尿酸排泄增多而增加。50%以上的肾结石患者血清尿酸盐高于 773.5μmol/L ,或24 h尿尿酸排泄率超过1100 mg。
4 痛风关节炎的诊断和鉴别
4.1 急性痛风性关节炎
急性痛风性关节炎是痛风的主要临床表现,常为首发症状。在关节滑液或痛风石中检测到尿酸钠(MSU)晶体可以确诊。目前许多国家仍沿用美国风湿病学会(ACR)推荐的分类标准,该标准认为通过化学方法或偏振光显微镜证实关节液或痛风石中存在典型的尿酸盐晶体可确诊急性痛风性关节炎。同时强调急性痛风性关节炎的临床特点为突发的急性单关节炎,尤以第一跖趾关节疼痛及红肿最具代表性。高尿酸血症及可疑的痛风石是重要的诊断标准,但并不是必需的。另外,应与感染化脓性关节炎、创伤性关节炎、反应性关节炎、假性痛风相鉴别。而应用该标准也有一定局限性,如并非所有高尿酸血症患者第一跖趾关节的炎症均由痛风引起;有些痛风患者在急性发作时血清尿酸盐浓度正常;某些非痛风性疾病亦可表现为急性单关节或少关节炎症,如假痛风、羟基磷灰石性钙化性肌腱炎、反应性关节炎、强直性脊柱炎外周关节受累、感染性关节炎及某些特殊类型的类风湿关节炎等。2006年欧洲抗风湿联盟(EULAR)在大量循证医学证据的基础上,对痛风关节炎的特点、检测手段和危险因素进行了归纳,对痛风的诊断具有重要意义。该共识强调在患者滑液或痛风石吸取物中证实有尿酸盐结晶可确诊痛风,对不能确诊的炎性关节炎,均推荐在其滑液中常规找尿酸盐结晶。虽然放射线有助于鉴别诊断,且可显示慢性痛风的典型特征,但对早期或急性痛风的确诊无帮助。在临床表现方面,认为痛风关节炎急性发作时,表现为快速发生的严重疼痛、肿胀和压痛,6―12 h达高峰,尤其是皮肤表面发红,虽对痛风诊断无特异性,但高度提示晶体性炎症。另外,痛风与败血症可同时存在,故怀疑化脓性关节炎时,即使证实有尿酸盐晶体存在,也应行革兰染色和滑液培养。该共识再次强调了高尿酸血症是痛风最重要的危险因素,但同时强调血尿酸的高低不能证实或排除痛风,因大部分高尿酸血症患者不发展为痛风,而在痛风急性发作期,血尿酸水平亦可正常。共识同时强调了应评估痛风和相关并发症包括代谢综合征(肥胖、高脂血症、高血糖、高血压)的危险因素
4.2 问歇性痛风
此期为反复急性发作之间的缓解状态,通常无明显关节症状,因此间歇期的诊断有赖于既往急性痛风性关节炎反复发作的病史和高尿酸血症。部分病史较长、发作频繁的受累关节可出现轻微的影像学改变。此期在曾受累关节滑液中发现MSU晶体可确诊。
4.3 慢性期痛风
皮下痛风石多见,是慢性期标志。反复急性发作多年,受累关节肿痛等症状持续不能缓解,结合骨关节的x线检查及在痛风石抽吸物中发现MSU晶体,可以确诊。此期应与类风湿关节炎、银屑病关节炎、骨肿瘤等相鉴别。
4.4 肾脏病变
慢性尿酸盐肾病可有夜尿增多,出现尿比重和渗透压降低、轻度红白细胞尿及管型、轻度蛋白尿等,甚至肾功能不全。尿酸性尿路结石以。肾绞痛和血尿为主要临床表现,此期应与肾脏疾病引起的继发性痛风相鉴别。
5 应该重视痛风的规范化治疗
高尿酸血症和痛风何时给予治疗干预、应如何治疗越来越受到人们的关注。治疗分为生活方式的改变、饮食控制、急性痛风性关节炎的治疗、严格把握降尿酸药物的应用时机和并发症的处理等。急性痛风性关节炎确诊后应立即给予消炎止痛治疗,药物包括非甾体抗炎(NSAIDs)、秋水仙碱及糖皮质激素,同时受累关节应冷敷及避免活动。饮食和生活方式的改变是高尿酸血症及痛风防治的重要环节。严格把握降尿酸药物的应用时机十分重要,目前大量研究认为,对于存在痛风石、合并肾功能不全、存在尿酸结石、痛风反复发作的患者以及必须继续应用利尿剂的患者应该给予降尿酸药物治疗。而对于无合并症的患者,若在1年内关节炎再次发作,可给予降尿酸药物治疗。降尿酸药物一般在急性炎症控制1―2周后开始应用,血尿酸应维持在≤ 360μmol/L(6.1mg/dl) 。随着人们生活水平的提高和寿命的延长,高尿酸血症及痛风越来越成为严重威胁人类健康的主要疾病,且该类疾病的发生有年轻化的趋势,另外高尿酸血症和痛风常合并高血压、高脂血症或糖尿病,大量证据表明高尿酸血症已成为心脑血管疾病的独立危险因素。因此,提高对高尿酸血症和痛风的认识及诊治水平十分重要。只有系统、规范、个体化的诊治高尿酸血症和痛风及其合并症,才能够最大限度减少该病造成的多种危害。
参考文献
[I] Jordan KM.Cameron JS,Snaith M,et al.British Society for Rheumatology and British Health Professionals in Rheumatology guideline for the management of gout.Rheumatology,2007,46:
1372-1374.
[2] Wortmann RL.Gout and hyperuricemia.In:Firstein CS.BuddRC,Harris ED Jr,et al,eds.Kelley’s Textbook of Rheumatofogy.8th ed.St.Lousis,Mo:WB Saunders,2008.1481-1503.
[3] Akahoshi T,Murakami Y,Kitasato H.Recent advances in crystal-induced acute inflammation.Curr 0pin Rheumatol。2007.19:146―150.
[4] Wallace SL,Robinson H,Masi AT,et al.Preliminary criteria for the classification of acute arthritis of primly gout.Arthritis Rheum,1977,20:895-900.
[5]Zhmag W,Doherty M,Pascual E,et al.EULAR evidence based recommendations for gout.Part I:Diagnosis.Report of a task force of the standing committee for international clinical studies
including therapeutics(ESCISIT).Ann Rheum Dis。2006,65:1301.1311.
相关文章
- 专家分析产后痛风有哪些症状
- 产后痛风的症状具体有几种
- 产后痛风有何症状表现
- 产后痛风的表现
- 产后痛风怎么办
- 痛风的饮食调理
- 产后痛风的现象是什么
- 均衡饮食,远离孕期痛风
- 产后痛风的表现是什么
- 产后痛风的辨证分型
- 产后症状有几点表现
- 产后痛风分几种
- 热门阅读
免费提问