糖尿病肾病
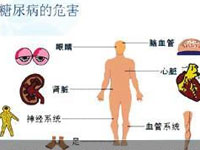
糖尿病(DM)可由不同途径损害肾脏,这些损害可以累及肾脏所有的结构,从肾小球、肾血管直到间质,可以有不同的病理改变和临床意义,包括与DM代谢异常有关的肾小球硬化症,小动脉性肾硬化,以及感染性的肾盂肾炎和肾乳头坏死等。但糖尿病性肾病(DN)仅指与DM有直接关系的肾小球硬化,它是DM全身性微血管合并症之一。其余均非DM所特有,只是其发病率比非DM人高和严重。山东中医药大学附属医院肾病科郭兆安
影响DN患病率及严重程度的因素很多,包括糖尿病病程、空腹血糖、血浆甘油三酯水平、血压等,吸烟也是DN的促发因素之一。DN的患病率与病程关系极为密切。对于1型糖尿病患者,病程短于5年者DN的发病率很低,5年以后急剧升高,15~17年时达到高峰。2型糖尿病患者中DN的患病率与糖尿病病程关系也十分密切,发病<5年时为7~10%,发病20~25年为20~35%,发病25年以上为57%。
DN是DM最常见的慢性并发症,是造成慢性肾衰竭和致死的常见原因,且发病率呈逐年上升趋势。在西方国家DN成为终末期肾病的第一位原因,据统计美国占36.39%,日本占28%。虽然我国仅占5%,但在经济条件和生活水平高于内地的台湾省,已达26.6%(1995年统计),成为尿毒症的首要原因。因此,可以预见,随着我国的经济发展和生活水平的不断提高,DN必将成为21世纪我国导致终末肾衰竭的重要疾病。
Mogensen根据DM患者肾功能和结构病变的演进及临床表现,将糖尿病肾损害分成5期,该分期法已被临床医师普遍采用,现将此5期肾损害的主要临床表现介绍如下:
Ⅰ期:肾小球高滤过期,以肾小球滤过率(GFR)增高和肾体积增大为特征。新诊断的IDDM病人就已有这种改变,与此同时肾血流量和肾小球毛细血管灌注及内压均增高。这种糖尿病肾脏受累的初期改变与高血糖水平一致,是可逆的,经过胰岛素治疗可以恢复,但不一定能完全恢复正常,这一期没有病理组织学的损害。
Ⅱ期:正常白蛋白尿期。这期尿白蛋白排出率(UAE)正常(<20μg/min或<30mg/24h),运动后UAE增高,但休息后可恢复。这一期肾小球已出现结构改变,肾小球毛细血管基底膜(GBM)增厚和系膜基质增加,GFR多高于正常并与血糖水平一致,GFR>150ml/min者的糖化血红蛋白常>9.5%。GFR>150ml/min和UAE>30μg/min的病人以后更易发展为临床糖尿病肾病。糖尿病肾损害Ⅰ、Ⅱ期病人的血压多正常。
Ⅲ期:早期糖尿病肾病期。据对一组糖尿病病人长期随诊的结果,早期糖尿病肾病的发病率为16%,多发生为病程>5年的糖尿病病人,并随病程而上升。主要表现为UAE持续高于20~200μg/min(相当于30~300mg/24h),初期UAE20~70μg/min时GFR开始下降到接近正常(130ml/min)。高滤过可能是病人持续微量白蛋白尿的原因之一。当然还有长期代谢控制不良的因素。这一期病人血压轻度升高,降低血压可部分减少尿微量白蛋白的排出。病人的GBM增厚和系膜基质增加更明显,已有肾小球结节型和弥漫型病变以及小动脉玻璃样变,并已开始出现肾小球荒废。
Ⅳ期:临床糖尿病肾病或显性糖尿病肾病。这一期的特点是大量白蛋白尿,UAE>200μg/min或持续尿蛋白每日>0.5g,为非选择性蛋白尿。血压增高。病人的GBM明显增厚,系膜基质增宽,荒废的肾小球增加(平均占36%),残余肾小球代偿性肥大。弥漫型损害病人的尿蛋白与肾小球病理损害程度一致,严重者每日尿蛋白量>2.0g,往往同时伴有轻度镜下血尿和少量管型,而结节型病人尿蛋白量与其病理损害程度之间没有关系。临床糖尿病肾病尿蛋白的特点,不象其他肾脏疾病的尿蛋白,不因GFR下降而减少。随着大量尿蛋白丢失可出现低蛋白血症和水肿,但典型的糖尿病肾病“三联征”――大量尿蛋白(>3.0g/24h)、水肿和高血压,只见于约30%的糖尿病肾病病人。这一期病人的GFR开始下降,平均每月约下降1ml/min,但大多数病人血肌酐水平尚不高。
Ⅴ期:即终末期肾功能衰竭。DM病人一旦出现持续性尿蛋白发展为临床糖尿病肾病,由于肾小球基膜广泛增厚,肾小球毛细血管进行性狭窄和更多的肾小球荒废,肾脏滤过功能进行性下降,导致氮质血症和肾功能衰竭,最后病人的GFR多<10ml/min,血肌酐或尿素氮增高,伴严重的高血压、低蛋白血症和水肿。病人普遍有氮质血症引起的胃肠反应,食欲减退、恶心呕吐和贫血,并可继发严重的高血钾、代谢性酸中毒和低钙搐搦,还可继发尿毒症性神经病变和心肌病变。这些严重的合并症常是糖尿病肾病尿毒症病人致死的原因。
糖尿病肾病水肿多比较严重,对利尿药反应差,其原因除血浆蛋白低外,至少部分是由于DN的钠潴留比其他原因的肾病综合征严重。这是因为胰岛素改变了组织中Na+、K+的运转,无论是Ⅰ型病人注射的胰岛素或Ⅱ型病人本身的高胰岛素血症,长期高胰岛素水平即能改变Na+代谢,使糖尿病病人潴Na+,尤其是在高Na+饮食情况下。
糖尿病患者出现蛋白尿、高血压、浮肿、肾功能减退等临床症状,组织学上伴有糖尿病性肾小球硬化时,可诊断为糖尿病性肾病。临床上常规检查出现蛋白尿,此时病期已由早期进入临床期阶段。
⑴早期糖尿病性肾病的诊断:主要根据尿微量白蛋白排泄率(UAE)的增加(正常<20μg/min,<30mg/24h)。诊断要求3~6个月内重复检查,如果3次检查中2次阳性(UAE在20~200μg/min,即在30~300mg/24h之间),同时应排除其他可能引起其增加的原因,如泌尿系感染、运动、原发性高血压、心衰及水负荷增加和血糖控制不好等。
⑵临床期糖尿病肾病的诊断依据有:①有糖尿病病史;②除外其他原因的间歇性或持续性临床蛋白尿(尿蛋白阳性),此为临床糖尿病肾病诊断的关键;③可伴有肾功能不全;④伴发视网膜病变,此为一有力佐证;⑤肾活检证实,一般只有当诊断确有疑问时方宜进行。
DN与糖尿病视网膜病变均为微血管病变,二者可能是糖尿病微血管病变在不同部位的表现。绝大多数(95%)DN患者同时存在糖尿病视网膜病变,部分患者因此失明。但患者的肾脏及视膜病变的程度不一定平行。因此对于不能明确发病时间的2型糖尿病患者,如果眼底视网膜病变不明显,但又伴有肾病综合征,应考虑作肾活检,以除外其他原因的肾小球病变。
DN的低蛋白饮食治疗很重要,它具有减少尿蛋白排泄,改善蛋白质代谢,延缓肾损害进展,减轻胰岛素抵抗和改善碳水化合物代谢等作用。2003年美国糖尿病协会建议:对于肾功能正常的临床糖尿病肾病期病人,给予饮食蛋白入量为0.8g/(kg・d);在肾小球滤过率下降后,饮食蛋白入量应进一步降至0.6g/(kg・d),以高生物价值的动物蛋白为主。
实施低蛋白饮食治疗时应谨防营养不良的发生,防止营养不良的关键是保证病人起码蛋白质摄入量及足够热量,病人蛋白质摄入量不能低于0.6g/(kg・d),热量需达146.3kJ/kg(35kcal/kg),肥胖或老年患者热量可略少为125.4kJ/kg(30kcal/kg)。一般而言,在此总热量中脂肪供热应占30%,蛋白质供热约占10%左右,其余热量将由碳水化合物氧化供给,而DM病人也要限制碳水化合物入量,所以只能在给足碳水化合物同时注射胰岛素降血糖。为防止营养不良发生,在给DN肾功能不全病人实施低蛋白饮食治疗时,还可添加α酮酸的混合制剂――开同。
发现早期微量蛋白尿诊断为早期DN者宜选用格列喹酮,格列吡嗪,格列齐特,应餐前半小时口服,但GFR下降至30%的患者禁用。若发生继发性磺脲类(Su)药物失效可加用α-糖苷酶抑制剂,该药可与Su药物作用互补,减轻餐后血糖负担,对肥胖者列为首选,注意在进餐第一口时服用有显效。噻唑烷二酮类的匹格列酮和罗格列酮可降低胰岛素抵抗,后者通过与过氧化物酶增生体激活受体γ(PPARγ)结合改善胰岛β细胞的功能。对于1型DM和慢性DN的患者,必须选用胰岛素治疗。
关于胰岛素的应用,鉴于糖尿病控制不良时持续高血糖能使糖尿病肾脏病变发生和进展,因此,为了尽快控制好DM,对单纯饮食和口服降糖药控制不好并已有肾功能不全的病人,应尽早使用胰岛素,对血糖波动大不稳定的I型糖尿病病人,甚至需用胰岛素泵或胰岛素注射笔进行胰岛素强化治疗,使血糖能稳定地控制在良好的水平。
但应注意当病人出现氮质血症时,要根据对血糖的监测及时减少和调整胰岛素剂量,因为这种情况下病人往往因食欲不好进食减少,另一方面因为胰岛素部分(约30~40%)在肾脏代谢,胰岛素由肾小球滤过后,被近端小管细胞摄取并在小管上皮细胞内降解,当肾功能不全尿毒症时,肾脏对胰岛素的降解明显减少,血循环中胰岛素半衰期延长,因而减少了胰岛素的需要量。因此,肾功能不全的DN病人,应用胰岛素时应经常监测血糖,及时调整剂量以免发生低血糖。
美国糖尿病学会(ADA)推荐,对于18岁以上非妊娠的糖尿病病人,其血压控制的基本目标为使血压<130/80mmHg;对于收缩压≥180mmHg的单纯收缩期高血压患者来说,应分阶段逐步降低收缩期血压,若能达到初步目标且能很好耐受,则可进一步降压。
对DN合并高血压的病人,在限制钠盐摄入、锻炼等行为疗法的基础上,加上合适的降压药,其目的不仅要将血压控制在130/80mmHg以下,而且要降低终末期肾病的发病率和死亡率。血管紧张素转化酶抑制剂(ACEI)和血管紧张素Ⅱ受体阻制剂(ARB)通过对紧素-血管紧张素系统的抑制作用,不仅可以降低血压,并且具有不依赖于其降压效应的肾脏保护功能:通过减少肾小球内动脉压而改善GFR和减少UAE,甚至对血压正常但已有持续性微量白蛋白尿的DN病人,也能改善肾功能和减少UAE,此外还可增加骨骼肌对胰岛素敏感性,使糖尿病易于控制,是ADA推荐的用于治疗DN合并高血压的一线降压药。治疗应从小剂量开始,如果不能将血压控制在理想范围,可以在允许的最大剂量范围内逐渐增加剂量。在ACEI或ARB治疗开始及剂量增加一周后,均应监测血钾和血肌酐水平。如果经上述治疗不能达到血压控制目标,可以加二线药物β受体阻滞剂或非二氢吡啶类钙通道阻滞剂。如果血压还达不到期望值,再加利尿剂。只有当用上述药物不能将血压控制在理想范围,或者病人对上述药物不能耐受时,才加二氢吡啶类钙通道阻滞剂(DCCB)或α肾上腺素能阻滞剂(因DCCB对DN的作用尚有争议)。
可以采用相同的方案治疗尿白蛋白正常的糖尿病伴高血压的病人,目的是预防糖尿病肾病的发生。有微量白蛋白尿而血压正常的糖尿病病人,如果能耐受的话,也建议使用ACEI或ARB,其主要目的是为了降低尿白蛋白水平。
DN预后不良,由于其肾脏病变为慢性进行性损害,临床症状出现较晚,一般出现尿蛋白时病程多在10年以上,现已肯定在糖尿病肾病早期有“隐匿期”,肾小球已有病变,但无任何临床表现,唯一改变只是UAE增加。临床DN一旦出现持续性蛋白尿,其肾功能将不可遏制地进行性下降。约25%的病人在6年内,50%病人在10年内,75%病人在15年内发展为终末期肾功能衰竭,从出现蛋白尿到死于尿毒症平均间隔10年,每日尿蛋白>3.0g者多在6年内死亡。DM控制不佳,高血糖、高血压和饮食高蛋白能加速DN病人肾功能的恶化。另外近年来观察证实吸烟对DN也是一个危险因素,DM吸烟者19%有蛋白尿,不吸烟者仅8%有蛋白尿。约5~15%的糖尿病人发生尿毒症,但年龄在50岁以下者为40~50%,相对以年龄在26~45岁之间的死亡率最高,是年青DM病人死亡的重要原因。DN的预后也与其肾脏病理改变性质有关,弥漫型较结节型DN易进展至尿毒症。
- 上一篇:糖尿病肾病怎样分期
- 下一篇:糖尿病患者警惕糖尿病肾病
- 本文延伸阅读
- 2016-04-29
- 2016-04-01
- 2016-04-01
- 2016-03-30
- 2016-04-01
相关文章
- 糖尿病肾病基础知识
- 糖尿病肾病是什么病?
- 专家分析什么是糖尿病肾病
- 你知道什么是糖尿病肾病吗?
- 疾病科普糖尿病肾病
- 糖尿病肾病的概述
- 认识糖尿病肾病
- 最全的糖尿病肾病概述
- 糖尿病肾病是怎么分期的
- 让您了解糖尿病肾病
- 糖尿病肾病必读
- 关于糖尿病肾病你知道多少
- 热点排行
- 糖尿病肾病患者要选择什么样的医院
- 糖尿病与糖尿病肾病有什么区别
- 糖尿病肾病的典型症状有哪些
- 预防糖尿病肾病发生的方法
- 糖尿病肾病发生水肿病因有什么
- 糖尿病肾病饮食有哪些
- 糖尿病肾病的预防的八个方法?
- 糖尿病肾病该怎样诊断
免费提问