股骨头坏死的诊断及介入治疗
股骨头无菌坏死又称股骨头缺血坏死,是由于各种原因引起股骨头供血障碍所致,好发于儿童,以5~9岁发病最高,又称骨软骨炎(Legg-Perthes氏病)、骨软骨病、扁平髋。近年来,成人股骨头无菌坏死日趋常见,发病率明显升高。本文主要述及后者,对其诊断和介入治疗作一介绍。
一般资料 徐州市中医院介入科尹文州
1、病因 不清。多有过量应用激素史(44.1%),最近有报道有激素类药物治疗史者达60%以上;11.1%有酗酒史,15.2%曾有外伤,其他为不明原因者。
2、病理 根据病变的发展过程,本病可分为坏死期、修复期及重建期。
早期,股骨头供血障碍,骨组织的各种细胞坏死,随后进入修复期,由于附近正常骨质的充血,肉芽组织增生,微血管和纤维结缔组织伸入坏死区域,并带入破骨细胞和成骨细胞逐渐将坏死骨质吸收,产生新骨,新生的骨样组织经过钙化、骨化而使骨质重新修复。此期是治疗的关键,处理恰当,能避免发生髋关节的畸形。
在此过程中,若患髋负重超出已坏死或正在恢复的股骨头的承受能力,可出现股骨头骨皮质塌陷,或因致伤力持续存在所致坏死与修复反复进行,出现畸形愈合,最终形成扁平髋,患髋不可逆性失去功能。
临床表现及诊断
约80%的患者为男性,发病高峰40~50岁。早期诊断可为防止坏死股骨头塌陷提供机会。除详细采集病史和完整的体格检查外,优质的髋关节正侧位X线片具有重要的作用,可以对二~四期的病变作出准确诊断。
髋部疼痛通常为首发和主要症状(80.2%),开始常为隐袭性钝痛,常位于腹股沟区并可向下放射至大腿、臀部、膝部,易与中医“腰腿痛”相混而误诊。
0~1期的患者,其临床特征为腹股沟突发疼痛(约占50%的病人),可为进行性并放射到股部,晚间更痛,是缺血的典型痛。晚期出现夜间痛及间歇性跛行。约1/3患者疼痛发作为间断性。开始常为单侧,约60%的病人在2年内对侧髋关节常受累。大多数病人疼痛比X线片表现异常早出现2~6月。
髋关节运动常受限,可为所有方向受限或一个方向受限,尤其是内旋或外展。晚期关节活动受限主要为外展受限-内收肌群挛缩,并逐渐加重,可出现肢体缩短、肌肉萎缩和屈曲内收畸形。运动受限有极大的重要性,应引起重视。
分期:Ficat分期法
0期:无疼痛,X线片显示阴性, CT扫描与磁共振出现异常
I期:有疼痛,平片正常,骨扫描与磁共振出现异常
II期:有疼痛,平片见到囊性变或/和硬化,骨扫描与磁共振出现异常,没有出现软骨下骨折
III期:有疼痛,平片见到股骨头塌陷,骨扫描与磁共振出现异常,见到新月征(软骨下塌陷)或/和软骨下骨台阶样塌陷
IV期:有疼痛,平片见到髋臼病变,出现关节间隙狭窄和骨关节炎,骨扫描与磁共振出现异常
影像表现
1.X线检查 仍是诊断、确定病期、指导治疗和评价疗效的可靠手段。
Ⅰ期:为病变早期,临床症状轻微,平片常无表现,或见骨质疏松和骨小梁模糊,主要位于股骨头前上方承重部位。
Ⅱ期:股骨头有骨质疏松和囊性变,上方承重部位有斑片状或条带状密度增高影(骨硬化斑),主要发生于主压力小梁区。
Ⅲ期:股骨头骨皮质的连续性出现断裂,有透光区的“新月征”(为软骨下骨小梁与软骨分离或塌陷征象)和股骨头骨皮质的连续性出现断裂,表面不平,皮质下骨质可见死骨、裂隙、硬化和/或囊变之透光区。
Ⅳ期:股骨头明显变扁或呈蕈状变形,内含弥漫或局限性硬化或囊变区,表现骨关节炎变化。股骨颈增粗,亦可发生髋关节半脱位。
2.CT表现 敏感性较前者高,可较早地发现病变,有助于早期选择治疗方案。
Ⅰ期:股骨头星芒状变形,骨小梁增粗,紊乱,分支融合成簇,主要有三种走行:(1)沿正常股骨头星芒状结构,自股骨头中心向周围延伸。(2)与正常股骨头星芒状结构交叉走行;(3)伴行于股骨头边缘皮质下或表现皮质下增厚。
Ⅱ期:股骨头出现小范围坏死,局限囊变及疏松区,继之股骨头坏死以持重区明显,中央多呈楔形或周围新月状骨密度增高坏死,囊变边缘硬化,但股骨头完整,无骨折。
Ⅲ期:股骨头有软骨下骨折变形呈新月征(股骨头皮质下长带状或新月形低密度区)和双边征(股骨头边缘的双皮质线影),内有囊样透亮区,且有股骨头变形,碎裂,塌陷征,关节面不规则,股骨头可有轻中度变形,可有碎骨片落入关节腔。
Ⅳ期:股骨头进一步坏死,明显变形,碎裂,关节间隙狭窄,伴关节呈典型的骨关节炎改变。
3.MR表现 为诊断股骨头缺血坏死最敏感的手段,其显示的股骨头缺血坏死异常信号带常较X线平片范围大,形状可为线状、带状、楔形或新月形,多位于股骨头前上方,范围大小不一,在MR冠状像上显示最佳。MR 信号改变明显早于X线平片及核素摄影。
当X线片符合第二期病变或X线片上发现股骨头微小变化而疑有骨坏死时,需再作MRI或CT检查。MRI或CT检查常能发现常规X线片不能发现的股骨头关节面骨折或微小塌陷的早期征象,尽管骨坏死确诊标志是骨和骨髓死亡的组织学证据,但MRI可提供充分的诊断信息而无需借助活检。最新的MRI还可测定骨循环功能。
1期反映股骨头坏死阶段的后期,2、3期即修复期,4期即愈合期。1~3期可行手术治疗,防止股骨头进一步破坏,4期需行全髋关节置换。CT发现股骨头缺血坏死可早于X线但晚于MRI。
治疗
股骨头缺血坏死曾被称为“慢性骨癌”,其难治性可见一斑。长期以来,该病始终没有找到一套疗效肯定的治疗方法。目前,传统的治疗以骨科减压术及近年开展的全髋关节置换术为主。前者用于本病的早期,独立使用疗效欠肯定,多数病人不可避免的发展为晚期,最终置换全髋关节。而人工关节的使用寿命受到所用器材材质的影响,目前其寿命仅为10~15年,对于一位70岁以上的老人尚可采用,而对于本病高发的40~50岁的中年病人却不得不考虑15年以后的治疗。介入治疗为近年新开展的治疗方法,主要治疗目的为恢复闭塞的股骨头血供,可大大延缓本病发展为Ⅳ期的时间,部分病人甚至可达到功能完全恢复基本达到常人的水平。
1、非手术治疗:以使受累髋关节不负重为基础。
2、骨科治疗:主要根据病理分期进行选择;
Ⅰ期:为防止股骨头部分塌陷应作治疗。首选髓芯减压术或楔形切开术
Ⅱ期:仍可选择髓芯减压术,但失败率增高。
Ⅲ期:除截骨术外,可选择的手术是髋关节成形术。
Ⅳ期:全髋关节置换术和关节融合术是唯一有价值的选择。
3、介入治疗
(1)原理:
股骨头无菌坏死为股骨头血供障碍,从血管的角度看亦属血管栓塞性疾病,故此,治疗上应遵循扩血管、溶栓、血小板解聚的治疗原则。具体药物为:罂粟碱、尿激酶、低分子右旋糖苷或丹参注射液。
(2)方法:
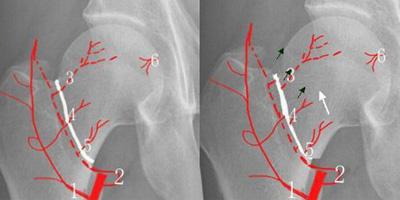
于对侧大腿根部的股动脉表面局麻,皮肤表面切开2~3mm的小口,以细穿刺针直接穿刺股动脉,引入介入用导管,进入患侧髂外动脉造影,明确患侧股骨头血供情况,分别进入旋股内侧动脉、旋股外侧动脉,以上述药物适当稀释后缓慢灌注。通过治疗前后股骨头供血血管造影(DSA)对比观察,治疗前股骨头供血血管痉挛,静脉滞留现象均得到解除,治疗前稀疏的股骨头供血微血管治疗后明显增多、丰富。
由于股骨头坏死病因及病理机制尚不清楚,这就决定了其疑难症的性质,也就决定了尚没有一套疗效肯定的治疗方法。目前,有关本病的治疗方法中,髓芯减压术,介入治疗,髋关节置换及中药的内服或外敷等在各地均有不同程度的开展,但任一单一治疗其综合疗效均不满意。为此,国内有关权威专家指出,疑难症要以综合治疗为主,建议采用“减压+介入+中药内服”的方式为佳。我院由中医骨伤科和介入中心合作,从2002年底开始采用上述治疗方式对100余例Ⅰ~Ⅲ期股骨头缺血坏死患者予以治疗,收到较为满意的治疗效果,同时对十余例Ⅳ期患者实行了全髋关节置换手术,对5例小儿股骨头坏死患者实行单纯介入治疗,逐步形成了对股骨头坏死各期均能合理治疗的系统性、规范性方案,在本地区受到患者和相关医务人员的欢迎和好评。
- 本文延伸阅读
相关文章
- 如何诊断股骨头坏死
- 股骨头坏死的诊断标准
- 如何判断小孩患有股骨头坏死
- 股骨头坏死自我诊断方法
- 股骨头坏死的诊断方法
- 股骨头坏死诊断的依据
- 股骨头坏死诊断方法有哪些
- 常见股骨头坏死的诊断方法
- 哪些方法判断患有股骨头坏死
- 早期股骨头坏死诊断方法
- 儿童股骨头坏死要怎样诊断?
- 股骨头坏死的诊断要点
- 热门阅读
- 热点排行
- 预防股骨头坏死的方法有哪些
- 股骨头坏死的生活预防
- 股骨头坏死的保守治疗方法
- 股骨头坏死疾病治疗方法
- 股骨头坏死的危害有哪些呢?
- 股骨头坏死的几种常见危害
- 股骨头坏死有什么常见的症状
- 股骨头坏死有哪些症状表现
免费提问