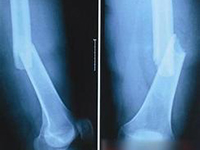
同侧股骨颈骨折合并股骨干骨折
同侧股骨颈骨折合并股骨干骨折是一种严重的多发性损伤,1958年Delaney首次报告。本病多见于青壮年男性,其临床特点为:(一)发病率低,占同期股骨干骨折的2.5%~6%。(二)股骨颈骨折漏诊率高,国内文献报告漏诊率为25%~50%,国外文献报告漏诊率为19%~31%。(三)合并症多且重。也有学者称本病为同侧股骨干骨折合并股骨颈骨折。洛阳正骨医院(河南省骨科医院)髋部疾病研究治疗中心张颖
【病因病理】此类患者受伤时外力较大,致伤因素多为高能量暴力损伤,包括车祸、高空坠落及严重摔伤。受伤机制为自膝部沿股骨干的纵向挤压伤,一般认为系由高能量暴力连续作用的结果。Cook等认为,若屈髋屈膝位,膝关节前方遭受暴力时,可首先致股骨干骨折。如残余暴力沿股骨干近折端继续向上传导,可造成髋部损伤。当髋关节处于外展位时,股骨头在髋臼内较为稳定,在头臼形成支点的情况下,股骨颈承受剪力导致骨折,由于造成股骨颈骨折的暴力已较小,因此骨折多呈轻度移位。正常股骨干存在向前生理弯曲,而在一个弯曲的杵状物体的两端施加向中心的轴向压力时,其凸侧的顶点承受的力矩最大,最容易断裂,因此股骨干骨折多发生于中段,且受伤时大部分碰撞能量在股骨干骨折处释放,故股骨干骨折多呈横断、多段或粉碎性骨折并有明显移位。
另一致病因素为医源性因素。国内文献报告因股骨干骨折行交锁髓内钉闭合穿钉术时致同侧股骨颈骨折,原因为(一)髓内钉打入时入口太靠近转子窝内侧致股骨颈部骨质缺损,击入髓内钉时造成股骨颈骨折。(二)髓内钉内固定后,如果交锁螺丝钉方向为自大转子至小转子,则股骨颈基底部应力过分集中,而且如果髓内钉击入的深度不够,尾端外露过多,此交锁螺丝钉可能向近端移位,致锁入股骨颈,当遭受外力作用而易致股骨颈骨折。应引起临床医生充分重视。
【临床表现】伤后肢体剧痛,活动障碍,拒触、动,大腿明显肿胀,局部压痛,有骨异常活动,患肢呈短缩、内收、外旋畸形,纵轴叩击痛阳性;患髋轻度肿胀,疼痛,但不如大腿明显,股三角压痛明显,大转子外突及上移并有叩击痛,Kaplan交点偏向健侧脐下,Bryant三角底边缩短,大转子在Nelaton线之上,髋关节活动受限。常合并休克、颅脑损伤、肋骨骨折、胸腹脏器损伤、同侧髌骨骨折及膝部损伤、其他部位骨折。
【影像学线检查】X线片对同侧股骨颈骨折合并股骨干骨折的诊断有决定性意义,并可明确骨折类型及观察移位情况,以指导治疗。
对于股骨干骨折的患者,即使在院外已行股骨干骨折治疗后,均应拍摄包括髋部和膝部的股骨全长X线正侧位片,正位最好采用髋关节内旋15°位摄片,以便观察股骨颈,这样不仅对骨折全貌有一个认识,又不至于造成其他部位骨折的漏诊。应提起注意的是有些无移位的股骨颈骨折在伤后立即拍摄的X线片上可以看不见骨折线,等2周~3周后,因骨折处部分骨质发生吸收现象,骨折线才清楚地显示出来。因此,凡在临床上怀疑股骨颈骨折的,虽X线片上暂时未见骨折线,仍应按嵌插骨折处理,3周后再拍片复查。
有条件的应行骨盆CT检查,其不仅可以明确有无隐匿性股骨颈骨折,而且可以观察骨盆内其他脏器有无损伤。
【诊断要点】通过病史(高能量暴力损伤)、临床表现(症状及体征)、X线片或CT片,诊断多无困难。本病股骨干骨折症状体征典型,临床易作出明确诊断,但股骨颈骨折却往往漏诊,造成一系列不良结果。分析其临床漏诊的原因,主要有以下几个方面:
(一)股骨干骨折本身属严重损伤,髋部的疼痛和畸形往往被股骨干骨折的剧痛和严重畸形所掩盖,患者和医生的注意力常集中在股部,满足于骨折的发现而未作进一步的细致检查,未详细询问是否为高能量损伤所致。
(二)股骨干骨折常发生于中段,摄X线片时仅包括膝关节,未含同侧髋关节,未认真阅片。
(三)同侧股骨颈骨折为GardenI型或Ⅱ型时,因无明显移位,临床检查、阅片时易忽视或视而不见。
(四)此类复合骨折临床少见,医生对此认识不足。
本病的诊断要点在于:
(一)对股骨干骨折应想到股骨颈骨折的可能,注意髋前方有无瘀血、压痛、大转子有无上移。
(二)股骨干内固定后,如下肢仍外旋和(或)短缩,被动抬腿时,髋部疼痛甚于股骨干疼痛,应考虑可能是股骨颈骨折。
(三)拍X线片应包括髋、膝关节,必要时做CT检查。
(四)术中内固定股骨干骨折时,如发现屈髋内收困难,应想到股骨颈骨折或髋关节脱位。
【诊断标准】同侧股骨颈骨折合并股骨干骨折临床上不多见,其创伤机理较为复杂,目前尚未有公认的、规范的、权威性的诊断标准。
我院姚小锐认为,由于股骨干骨折的损伤程度和股骨颈骨折的移位程度的不同,直接影响到该类损伤的治疗方法的选择和预后、转归的判定,并且依据股骨干骨折是单一骨折或是多段骨折、粉碎性骨折,股骨颈骨折移位按照GardenⅠ、Ⅱ型与Ⅲ、Ⅳ型在治疗及预后上的明显差异,将股骨颈骨折合并同侧股骨干骨折分为4型。
(一)I型:股骨中段横断骨折合并股骨颈骨折GardenⅠ~Ⅱ型。
(二)Ⅱ型:股骨多段骨折或伴骨碎片合并股骨颈骨折GardenⅠ~Ⅱ型。
(三)Ⅲ型:股骨中段横断骨折合并股骨颈骨折GardenⅢ~Ⅳ型。
(四)Ⅳ型:股骨多段骨折或伴骨碎片合并股骨颈骨折GardenⅢ~Ⅳ型。
此分类法中,Ⅰ、Ⅱ型反映了股骨的损伤程度,Ⅲ、Ⅳ型在Ⅰ、Ⅱ型基础上体现了股骨颈骨折移位程度。Ⅰ型治疗较为简单,预后良好,Ⅳ型治疗难度最大,且预后差。
【鉴别诊断】同侧股骨颈骨折合并股骨干骨折应与髋关节后脱位合并同侧股骨干骨折相鉴别。因二者致伤因素均为高能量暴力损伤,漏诊率高且漏诊原因基本相同。但诊断髋关节后脱位合并同侧股骨干骨折需注意:
(一)对于较大外力致股骨干骨折的患者,应想到髋脱位的可能,应注意检查有无大转子上移,臀部能否扪及股骨头突出和有无瘀血斑等。
(二)在股骨干骨折的X线片上,如发现股骨近端的典型移位(向外成角)消失,而代之以向内、向前移位,则应考虑到髋关节脱位的可能性,应摄X线片证实之。
(三)股骨干骨折同时出现坐骨神经损伤的体征,亦应注意排除髋关节后脱位。
(四)对漏诊后脱位的股骨干骨折行手术固定时,若发现大转子位置异常或骨折近端内收、内旋,且具有弹性并难以纠正时(粘膝征),则提示髋关节后脱位的可能。
(五)对中1/3以上的股骨干骨折,在摄X线片时,应常规包括髋关节。
【治疗与康复】对于同侧股骨颈骨折合并股骨干骨折,采用非手术治疗常不能达到准确的复位及有效的固定,且单纯牵引需长期卧床,势必影响髋、膝功能,易出现骨折并发症。对此病首选手术早期内固定治疗而不是牵引治疗的观点是一致的。如合并休克、颅脑损伤、胸腹脏器损伤等危重症者,入院后给予抢救复苏,病情稳定后处理骨折。开放性骨折行急诊清创内固定。
文献报告本病的手术种类繁多,争论较大,但未见十分理想的方法。分歧主要在以下两个方面:(一)对股骨颈、干同时骨折施行内固定的先后顺序。(二)对内固定器材的选择。有学者主张先固定股骨干骨折,有利于股骨颈骨折的复位固定,认为如果先行股骨颈内固定,因没有杠杆作用股骨颈难以复位,以后再行股骨干复位时易造成股骨颈内固定松动或移位。而有学者认为,股骨颈骨折临床治疗中存在骨折不愈合(15%)和股骨头缺血坏死(30%)两个主要问题,应优先固定股骨颈骨折。众多研究表明,同侧股骨颈合并股骨干骨折患者股骨颈骨折不愈合率及股骨头缺血性坏死发生率均较单纯股骨颈骨折低,这主要是由于两种骨折的发生机理和骨折类型不同所致。单纯股骨颈骨折是暴力直接作用于髋部,大部分能量被股骨颈所吸收,而同侧股骨颈合并股骨干骨折的大部分能量则被股骨干所吸收,传达到股骨颈的能量较低。另外同侧股骨颈合并股骨干骨折患者中,骨折多发生于股骨颈基底部。Bennett等所报告的37例股骨颈骨折中基底型33例,颈中型3例,头下型1例。此外,研究还表明股骨颈骨折的迟延治疗并不影响骨折愈合率,二者之间没有太大的相关性。笔者体会宜先行股骨干切开复位内固定,在此基础上对股骨颈骨折选择适当的内固定治疗方法。
手术均采用连续硬膜外麻醉,手术方法及对内固定器材的选择主要有以下几种:
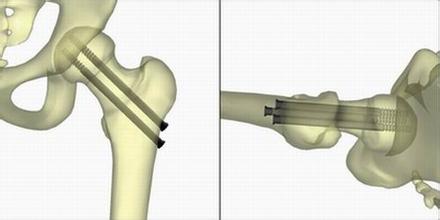
(一)股骨干骨折行AO加压钢板固定,股骨颈骨折行三刃钉或鳞纹钉或经皮折断式加压螺丝钉或空心加压螺钉固定。
(二)股骨颈骨折行空心加压螺钉或多根螺纹钉固定,股骨干骨折行逆行倒打带锁髓内钉固定。
(三)采用长解剖钢板或长柄滑动加压鹅头钉同时固定两处骨折。
(四)采用股骨重建钉或加长型Gamma钉同时固定两处骨折。
【述评】同侧股骨颈骨折合并股骨干骨折为高能量外力致伤,绝大多数为机动车伤。发病率低,漏诊率高,其原因多为照X线片未包括髋关节或髋关节处于内旋位,未能显示股骨颈所致。
文献资料中治疗这种损伤的方法很多,对两处损伤均应行内固定治疗意见是一致的,但首先固定哪个骨折却有不同的作法。
总之,股骨干骨折与同侧股骨颈骨折均应争取早期、一次手术固定两处骨折。若股骨干骨折为开放性则应视软组织损伤的严重程度选择合适的固定方法。
- 上一篇:脊柱外伤\脊柱骨折
- 下一篇:创伤后脂肪栓塞综合征
- 本文延伸阅读
相关文章
- 骨折的检查是怎样的呢?
- 骨折要做哪些检查
- 锁骨骨折的检查方法有哪些?
- 骨折应当做的检查有哪些
- 骨折的具体检查措施到底是什么呢
- 骨折应做什么样的检查
- 病理骨折做哪些检查项目呢?
- 颅骨骨折需要做那些方面的检查
- 骨折患者需要做哪些检查?
- 骨折的一些检查项目
- 骨折定期的复查的重要性
- 肋骨骨折X线检查的漏诊的对策
- 热门阅读
- 热点排行
- 我们要怎么预防骨折
- 引发骨折的病因有哪些呢
- 骨折的临床表现有那几个方面
- 骨折的护理措施都有什么
- 骨折患者休养期间的注意事项
- 宝宝经常骨折的原因是什么呢
- 颌骨骨折的保健方法有哪些?
- 粉碎性骨折的治疗方法是什么
免费提问