川崎病治疗
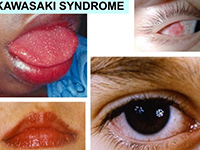
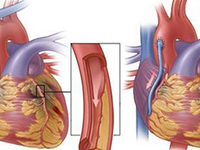
川崎病(Kawasaki disease ,KD)是一种至今病因尚未明了的急性发热性疾病,自1967年由日本的川崎富作首次报告以来,世界各地均有报道。该病是一种儿童急性自限性疾病,其基本病理改变为全身性血管炎,主要侵犯大、中血管,冠状动脉血管病变是其严重的并发症,发生率达20~25%,其中尤以冠脉瘤和冠脉狭窄最为严重,可导致缺血性心脏病,心肌梗死和猝死,川崎病已取代风湿热成为儿童获得性心血管病的主要病因。其病因及发病机制至今未明。但经过30多年来的努力,对川崎病研究有了进一步的认识,在治疗上也取得了一定的进展。本文对近年来在川崎病治疗方面的进展作一综述。镇江市第一人民医院小儿内分泌专科康裕斌
1 急性期KD的治疗
目的是控制全身非特异性血管炎症,防止冠状动脉瘤(CAA)形成及血栓性阻塞
1.1 阿斯匹林(ASA)
阿斯匹林具有解热,镇痛,抗炎的作用。其作用机制是:通过抑制环氧酶(COX)的活性,减少前列腺素(PG)和血栓素的形成,从而减轻炎症反应,抑制血小板凝集和血栓形成。ASA现为KD基础治疗的首选药物,但其在急性期的用量仍有争议。由于在疾病的急性期,ASA的吸收率减少而清除率增加,美国人通常给予ASA 80―100mg/(kg.d),分4次服用,另一种用法为30--50 mg/(kg.d),经多中心研究同样有效,各研究机构使用大剂量ASA的时限也不同,许多中心在儿童退热后48―72h后即降低ASA剂量,而其他医生则直到病程的第14天且退热48―72h后才终止 大剂量ASA的使用。而改为低剂量ASA 3--5mg/(kg。d),治疗,如无冠状动脉异常,低剂量ASA的使用应持续至病程6―8周,若并发冠状动脉异常,ASA可能无限期的使用。
1.2 静脉用丙种球蛋白(IVIG)
IVIG的早期应用使得KD急性期冠状动脉瘤的发生率由20%―40%下降为10%以下。IVIG预防冠状动脉瘤的机制还不清楚,可能的作用为:1、大剂量IVIG对免疫的负反馈调节,使CD8+细胞增多,被活化的CD4+细胞减少,从而减少IgG的合成,2、封闭血小板表面的Fc受体,阻止血小板粘附,聚集,预防血栓;3、封闭血管内皮细胞的Fc受体,从而阻断免疫炎症反应,防止冠脉损伤;4、可能通过某种特异性抗体作用于一些目前尚不清楚的致病菌或毒素等外源性抗原;5、抑制血小板源生长因子。
(1)单剂疗法:丙种球蛋白2g/kg 10―12h内静脉输入;(2)5天疗法:丙种球蛋白400mg/kg.d,2―3h 内静脉输入;丙种球蛋白1g/kg 4―6h内静脉输入;多篇论文提到优选IVIG剂量问题。多项随机对照试验研究的Meta分析显示:单剂2g/kg IVIG预防冠状动脉病变效果明显优于400mg/kg.d,连用5天,冠状动脉异常发生率的降低依赖IVIG的剂量。高剂量IVIG组的发热期明显缩短,且不良反应各组之间无显著统计学意义。部分资料报道[],IVIG单剂1g/kg与单剂2g/kg疗效无显著差异。但目前推荐的治疗方案为:IVIG 2g/kg。
1.3 皮质激素
与其他血管炎性疾病不同,皮质激素在KD中的应用仍有争议。在Furusho等于1984年首次报道IVIG治疗有效之前很久,糖皮质激素就已应用于川崎病的治疗,早期研究提示激素作为川崎病的初始治疗会增加冠状动脉异常的发生率,最近一项荟萃分析系统评价了糖皮质激素+标准治疗(阿斯匹林加或不加丙种球蛋白)的病人,比仅仅接受标准治疗的病人冠状动脉瘤的发生率显著降低,然而,该荟萃分析所纳入的八项研究,其设计多不尽合理,缺乏随机化及盲法的采用,并且当时多数研究的所谓“标准治疗”与现在的标准治疗相去甚远,因此,仍需作更多的多中心大样本随机对照试验研究以验证其疗效。目前多不主张使用于病程早期。
2 耐IVIG KD的治疗
耐IVIG KD者是指KD发病3-9d内,大剂量IVIG治疗后发热(>38.5C)持续48h以上和CRP等检查未改善者。报道大约11。6%的KD患者对单剂(2g/kg)不反应,对IVIG不反应的危险因素为贫血(Hb<100g/L),白细胞计数增高(75%),血浆白蛋白降低,而与年龄,性别,IVIG治疗开始的时间及血沉无明显关系,
2.1 IVIG
对IVIG不反应者重复使用IVIG,绝大多数专家推荐给予IVIG(2g/kg)再治疗。IVIG的剂量―反应效应是该法的理论基础。
2.2皮质激素
在KD的治疗中,糖皮质激素被用作对初始治疗无反映的治疗,激素用于川崎病的初始治疗,以及初始治疗无反应的治疗,均显示出其退热作用,不过激素对于冠状动脉异常的效应尚不明确,多数作者建议激素治疗应限制在≥2剂IVIG仍未能缓解发热及急性炎症的患者。最常用治疗方法为静脉注射甲基强的松龙30mg/kg冲击疗法,在2―3h内给予,1次/d,持续1―3d。
2.5 其他治疗
乌司他丁(Ulinastatin,UTI)是一种人胰岛素抑制剂,从人类尿液中提取,已在日本用于急性KD的辅助治疗。UTI是一种对多种酶,如胰蛋白酶,糜胰蛋白酶,弹性蛋白酶,等起作用的多价酶抑制剂,临床研究提示UTI是一种内源性的抗紧张物质,而且也是一种多形核白细胞(PMN)抑制剂和自由基清除剂及抗内源性休克作用的药物。根据UTI的药理作用,在川崎病早期应用UTI能阻断PMN的致病途径,抑制PMN对纤维蛋白和弹性蛋白的破坏,起到预防动脉瘤及冠状动脉狭窄的形成等并发症,并能减少IVIG[],这种分子量67kD的糖蛋白在信使RNA水平抑制中性粒细胞弹性蛋白酶及前列腺素H2 合成酶,被认为对IVIG抵抗患者有效。但其有效性未能得到证明。
抗细胞因子疗法
血浆置换 据报道为一项对IVIG抵抗患者的有效治疗。且能降低冠状动脉瘤的发生率,需注意的是该报道没有采用随机化分配治疗,也没有提供各治疗组之间可比性的更多细节。由于其本身的风险,一般不推荐该疗法。
已酮可可碱(pentoxifyllin,PTX)可抑制TNF―αRNA的转录。日本山口大学采用PTX+IVIG对43例川崎病患儿进行了多中心,前瞻,随机临床试验。A组病人仅用IVIG200mg/kg+ASA每日30 mg/kg连用5日,B组为IVIG200mg/kg+ASA(剂量同A组)+ PTX每日20 mg/kg口服,30日。结果B组无冠状动脉损害,而A组14%病人发生冠状动脉损害,提示PTX能迅速降低TNFa水平,减少冠状动脉的损害。
英利昔单抗(Infliximab) 是一种人TNF-a单克隆抗体,可能在难治性川崎病的治疗上发挥一定作用。已被试验用于初始IVIG治疗后未能退热儿童的治疗。尽管其降低冠状动脉瘤发生率的有效性未能得到证明,仍可考虑对于荟萃及激素抵抗的患者应用Infliximab或其他针对TNF-a的药物进行治疗。
MTX 免疫抑制剂,
3川崎病冠脉病变的治疗
川崎病冠脉瘤病变的危险因素包括:男性,年龄<1岁或≥9岁,高热(>39.50C)和发热持续时间长(>10天),以及因未能早期诊断而在起病10天后才开始应用IVIG治疗者。KD的CAL有3种形式:(1)冠脉动脉开口处扩大,(2)CAA(3)冠脉动脉狭窄。KD患者冠状动脉疾病的处理取决于冠状动脉受累的严重程度及受累范围。包括抗血小板治疗:ASA,加或不加潘生丁或氯吡格雷;抗凝治疗:华法令或低分子肝素;以及抗凝及抗血小板联合治疗:通常为华法令+ ASA。
3.1 冠状动脉瘤的抗凝治疗
冠状动脉瘤内血液滞留,易形成血栓性栓塞,故对冠状动脉瘤患儿需要进行长期抗凝治疗,以防止冠状动脉瘤内血栓形成。近年,许多文献报道,对此类患儿在服用小剂量ASA的基础上加用华法令[0.1mg/(kg.d)]可能会达到更好的抗凝效果,二者联用是安全有效的,
双密达莫单用疗效不佳。一些新的抗血小板药物用于川崎病合并冠状动脉瘤的抗凝治疗,如噻氯匹定(抵克力得)及氯吡格雷。二者除有抗血小板活性外,还有纤溶及溶栓作用,氯吡格雷相对副作用小。有报道,推荐可与ASA合用,但目前尚无最佳剂量的报道,推荐剂量为1mg/kg。
3.2溶栓治疗
心肌梗死是川崎病冠脉动脉病变患者首要的死亡原因,故对血栓栓塞发生心肌梗死者还要进行溶栓治疗,链激酶,尿激酶及组织型纤溶酶原激活剂(r-PA),Abciximab静脉溶栓治疗均有报道[],溶栓治疗适用于起病6h以内的心肌梗死,6d以后难于达到理想的效果。
阿昔单抗(Abciximab) 是一种血小板糖蛋白Ⅱb/Ⅲa受体抑制剂,已经用于巨大冠状动脉瘤的川崎病患者的急性或亚急性期治疗[],接受Abciximab+标准治疗的患者,与仅接受标准治疗的历史对照相比,在冠状动脉瘤的最大直径方面回缩更多,提示Abciximab可能促进血管重构,仍需作更多的前瞻性对照试验,但巨大冠状动脉瘤患者在急性期或亚急性期,可考虑Abciximab治疗。美国心脏病协会川崎病诊断治疗指南的推荐剂量为:静脉推注0.25mg/kg静脉滴注0.125μg/(kg。min),维持12h。
目前尚无川崎病溶栓治疗的相关实验证实此类药物应用的最佳剂量和期限,且溶栓后复发率仍较高。
3.3 经导管介入治疗
在川崎病发病形成冠脉瘤至进行CABG手术的时间间隔里,冠脉狭窄的治疗可以用经皮腔内冠状动脉球囊扩张术(PTCA),冠状动脉内支架植入术,旋切(PTCRA)和经皮腔内冠状动脉血运重建术(PTCR)代替,PTCA适用于单条动脉局限性狭窄75%以上,无管壁钙化及心肌梗死表现者(心肌梗死时采用急性溶栓治疗和急症CABG术)。但在冠脉过于狭窄,程度达90%以上时,PTCA导管不容易进入狭窄部位,而且操作对患者的危险性增加,另外,当血管内膜增厚伴有钙化时,血管壁变硬,PTCA球囊扩张的效果也不好,一般来说,川崎病从发病到冠脉内膜增厚并有钙化大约需要6年时间,因此在6―8岁的川崎病患儿PTCA效果还是令人满意的,但PTCA成功的最大障碍是冠脉壁顺应性的降低,如冠脉壁的钙化,另外,PTCA复发率很高,约为25%,其原因与球囊扩张不充分或扩张后冠脉壁内膜增生有关。支架植入的优点是术后能保持较高的血管通畅率,特别是针对狭窄区域较长的患者,并对新冠脉瘤的发生有一定的抑制作用。但支架不适合于年龄小的儿童,日本学者Akagi总结了川崎病合并冠脉狭窄患儿经导管介入治疗的指征:出现心肌缺血症状患儿,虽临床无心肌缺血症状,但左冠状动脉前降支狭窄病变致75%或以上管腔闭塞者,严重左室功能不全者。对多发多支血管病变或狭长的冠状动脉节段性狭窄者不宜进行进行经导管介入治疗。
3.4 川崎病巨大冠脉瘤的治疗
目前成人巨大冠脉瘤的治疗可选择的方法很多,外科手术的方法有CABG(瘤体近端或远端结扎),瘤体切除后端端吻合,大隐静脉翻转置入瘤体并与瘤体边缘吻合等,介入治疗的方法有弹簧栓子置入瘤体,大隐静脉覆盖支架置入等,但这些方法在儿童川崎病巨大冠脉瘤(冠脉内径>8mm)的治疗中尚未见报道。对川崎病冠脉瘤和冠脉狭窄治疗的标准方法是冠脉旁路移植术(CABG),即冠脉搭桥术。冠脉搭桥术适应征[]:有缺血症状者,无缺血症状但运动试验存在可逆性缺血者,无缺血但≥75%左前降支狭窄者,严重左室功能不全者。CABG的远期疗效与手术施行时患儿的年龄及血管桥的材料有关。有报道CABG对大龄儿童来说,远期通畅率尚满意,但对于年幼儿童,特别是小于8岁的儿童,再狭窄率很高,Yoshikawa Y等随访了100例CABG术后患儿,:统计出术后1年,5年,10年动脉桥的通畅率分别为 ,静脉桥的通畅率分别为 ,其中9岁以下组CABG术后10年静脉桥的通畅率为 ,显著低于动脉桥,5岁以下组CABG术后10年静脉桥的通畅率更低,而大于10岁儿童的CABG术后10年静脉桥的通畅率为 ,而动脉桥的通畅率为 ,所以现在主张除非川崎病冠脉狭窄程度过重,(接近闭塞)或急性心肌梗死发作,CABG术应尽量延迟至13岁左右进行。
3.5 心脏移植
移植指征为:严重心功能不全,冠状动脉多处重度狭窄,搭桥手术失败的病人[];严重室性心律失常,均应考虑施行心脏移植术。据英,美国立移植注册单位报道全世界共有8例川崎病患儿因严重的冠状动脉狭窄,冠状动脉瘤,重症不可逆性心功能不全,而进行心脏移植,其中英国3例,美国5例,其中6例存活,2例死亡。研究认为心脏移植是治疗因川崎病导致严重的心脏局部缺血的一种有效方法[]。
4 川崎病的预后
影响KD的预后为冠脉是否受累。川崎病患儿冠脉受累的比例约为15%--25%,急性期的冠脉瘤50%--60%在2年内可逐渐消退,约5%川崎病发展为冠脉狭窄所致的缺血性心脏病,2%发展为心肌梗死,病死率约为1%。川崎病是儿童获得性心血管病的重要病因,并对患儿的远期生存质量发生影响,因此,儿科医师不但应对其早期诊断和早期干预治疗高度重视,还应重视远期密切随访,对远期并发症的预防及治疗进行研究。
- 上一篇:川崎病冠状动脉损害的远期治疗与随访管理
- 下一篇:川崎病治疗
相关文章
- 治疗川崎病有哪些有效措施呢
- 川崎病要如何治疗
- 川崎病各个阶段的治疗
- 小孩川崎病如何治疗
- 川崎病中医治疗方法
- 川崎病的治疗措施是什么
- 治疗川崎病的办法有哪些呢
- 川崎病的治疗办法
- 川崎病该怎么治疗
- 川崎病在治疗前的注意事项有哪些
- 川崎病的健康治疗方法有什么呢?
- 川崎病恢复期的治疗办法有哪些呢
- 热门阅读
- 热点排行
- 患上川崎病有哪些症状
- 川崎病的常识主要是什么呢
- 川崎病的主要症状会有哪些呢
- 川崎病的临床表类型哪些
- 川崎病的相关护理措施到底有哪些
- 川崎病该怎么治疗
- 川崎病的相关护理措施主要有哪些
- 川崎病的病因是什么啊
免费提问