黑色素瘤性脑膜癌病误诊为脑膜炎的原因分析和预防对策
黑色素瘤性脑膜癌病误诊为脑膜炎的原因分析和预防对策
粟秀初, 杨毅宁, 戴文
第四军医大学西京医院神经内科脑脊液细胞学研究(检查)室(710032 西安市)西京医院神经内科粟秀初
脑膜癌和脑膜炎临床上均表现为脑膜刺激征和CSF压力升高、白细胞计数增多和糖含量降低的相同实验室检查结果,常易引发误诊。但因两者的预后相差甚远,如对此认识不足或疏忽大意常易引发医患纠纷。再因近年来人群的癌瘤总体发病率有所上升,脑膜癌病的临床病例也将会有所增多,故不能不引起临床医生的注意和重视。现报告外院误诊为脑膜炎的4例黑色素瘤性脑膜癌病患者临床资料,并对其误诊原因和预防对策进行探讨。
1 临床资料
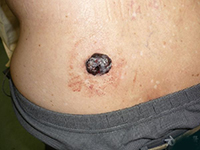
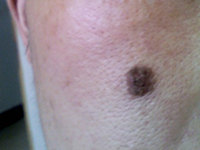
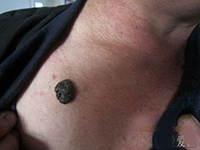
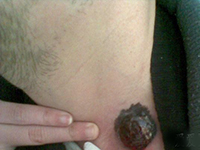
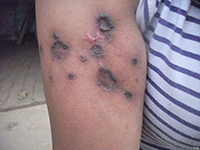
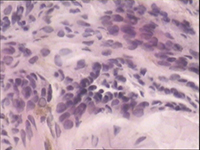
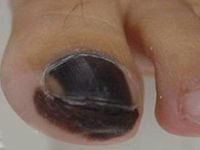
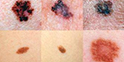
系2004~2007年在我院住院及外院会诊的4例黑色素瘤性脑膜癌病患者,男2例(我院住院病例),女2例(外院会诊病例);年龄12~19岁,平均16岁;病程0.5月~2个月余(平均为1.5月)。均因突发进展性头痛、恶心、呕吐等颅内压增高症状1~2周分别入住当地医院。发病前均无发热史。除出生后即有躯干和(或)四肢皮肤多处散在的点、片状黑痣,近年来有逐渐扩大、增多、增黑趋势外,既往身体健康。查体:颈抵抗和Kernig征强阳性,其他无异常。颅脑CT或/和MRI多次检查均无异常,血、尿、便常规和血生化实验室检查均正常。 腰穿CSF常规:外观清亮、压力300~780 mmH2O(1 mmH2O= 0.0098 kPa);白细胞计数为(6~15)×106/L,白细胞分类正常; 生化:蛋白含量轻~中度升高(0.5~0.8g/L,平均为0.75g/L)、糖含量降低(1.8~2.0mmol/L,平均为2.0mmol/L; CSF细胞学检查: 2例(后转住我院和仍住外院各1例)发现一些“不认识”的巨大异型白细胞。在当地医院分别按病毒性脑膜炎或结核性脑膜炎等用多种抗生素治疗半个月至1个月余无效。由于患者的病情继续加重,其中2例患者转入我院。4例患者经我室复查CSF细胞学检查(外院2例患者的腰穿CSF标本送我室会诊),均发现大量典型的巨大黑色素瘤细胞(图1~3),而确诊为黑色素瘤脑膜癌病。住我院的2例患者经脱水和(或)侧脑室持续引流等对症治疗后病情略有减轻,分别于住院7 d、14 d后自动出院;外院的2例患者中1例于确诊后数日死亡,另1例由于治疗无效于确诊后自动出院。
图1:黑色素瘤脑模癌病患者的CSF细胞涂片可见 4个黑色素瘤细胞,瘤细胞丛集和胞膜不清,胞体、胞核明显增大,核仁增多增大,胞浆内可见较多的点、片状黑色素颗粒,整个细胞染色偏蓝、偏深(MGG染色,×1000)
2 典型病例介绍
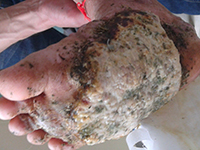
患者,男,19岁。因“头痛、恶心、呕吐”50余天于2007年1月7日急诊转入我科(住院号648839)。病人自述于入院前50余天起,无明显原因和诱因突感左下肢轻度无力,1周后出现双侧额顶部持续性头痛、后颈部疼痛,伴恶心、呕吐、视物成双和视力摸糊。既往史无特殊。曾先后相继入住当地3个不同级别的医院。住院后均经颅脑MRI平扫、增强检查无异常。腰穿CSF检查,常规:压力400~760 mmH2O,外观清亮,白细胞计数为(6~8)×106/L,分类正常;生化:蛋白升高(0.75g/L)、糖偏低(1.9mmol/L);在所住最后一个医院的CSF细胞学检查发现激活的单核细胞增多和一些“不认识”的异型巨大白细胞。因症状日益加重和诊断不明而急诊转入我院。查体:在躯干、四肢和臀部可见大小不一的多发性点、片状深黑色素痣(与生俱来),最大者为6 cm×8 cm 2,部分黑痣略有隆起,表面长有稀疏细黑毛,但无溃烂和溢液。体温38°C(伴有轻度上呼吸道感染),双侧眼底视盘水肿,颈有抵抗和克里格征强阳性。次日于脱水治疗后复查腰穿,CSF常规:压力800 mmH2O,外观清亮,白细胞计数为7×106/L;生化:蛋白升高(0.7g/L)、糖偏低糖偏低(1.9mmol/L);玻片离心沉淀法CSF细胞学检查:淋巴细胞34.0%,单核细胞60.5%,黑色素瘤细胞5.5%。腰部黑痣活检病理检查证实为间皮黑色素细胞瘤。确诊为黑色素瘤脑膜癌病。经侧脑室穿刺和持续引流术,并给予抗生素治疗上呼吸道感染,病情稍有改善。因患者的家人考虑其预后不佳,于住院1周后自动出院。
3 讨论
3.1 误诊原因 本组4例患者均有典型的脑膜受损症状和体征,查体和影像学检查均未发现脑实质病变的表现,腰穿CSF压力、白细胞计数和蛋白含量增高,细胞学检查发现大量恶性黑色素瘤瘤细胞,住本院的1例患者腰部黑痣活检病理检查证实为间皮黑色素细胞瘤。因此确诊为起源于皮肤黑色素瘤的脑膜癌病应无异议(1~3)。为何这4例黑色素瘤脑膜癌病患者在当地经过较长时间的诊治过程,并且经过多次CSF和MRI影像学等检查均未能确诊,仍误诊为脑膜炎?分析误诊的原因可能与以下诸因素有关。
3.1.1 受无症状性原发癌病的误导 由于这类原发性癌病病人来诊时并无临床自觉症状,或既往虽患过癌病但因疗效甚好且存活期已较长,现时临床检查又无癌病迹象的患者,常易使临床医生放松对脑膜癌病的警惕性。如本组4例患者的皮肤黑色素瘤(1例最大的达6 cm×8 cm2)的病灶部位,并无恶性肿瘤病损的明显不适症状。
3.1.2 受临床传统CSF常规检查的误导 由于现时临检工作人员仍一直沿用古老的血细胞计数器来进行 CSF细胞检查,存在不能将细胞收集在玻片上进行染色,以及在放大倍数较高(1000~2000倍)的光学或电视显微镜下进行逐个细胞辨认的致命性技术缺陷,常易将癌瘤细胞误认为炎性细胞,导致CSF炎性白细胞计数增多的假象(1);再加肿瘤细胞在其生长和代谢过程中也可消耗部分糖分,而造成CSF 糖检查含量降低等符合“炎性”疾病的错误信息。如本组4例患者院外多次腰穿CSF常规检查的上述结果为较长时间的临床误诊提供了“脑膜炎”的不实佐证。
3. 1.3 受脑影象学检查的误导 由于病人和临床医生对CT和MRI检查诊断脑肿瘤的准确性期望值过高,以为一经此类高新设备检查即可确定脑部有无肿瘤(特别是常见于无神经专科的医疗单位)。殊不知脑膜癌病的CT和MRI平扫检查常无异常所见,增强扫描也仅偶有脑膜增强效应,且阳性率甚低和无任何特异性。本组4例患者曾在多个外院分别进行了颅脑CT或/和MRI检查均未见异常,认为可以排除颅内肿瘤,再由于患者脑膜病变的症状明显和传统CSF常规检查结果的误导,更易促使对脑膜癌病不甚熟悉和缺乏临床经验的医生常易将此类病人误诊为临床上常见和多发的脑膜炎。
3. 1.4 受抗生素治疗尚未到位的误导 由于经治医生固执地认为这类“脑膜炎”患者的正规治疗疗效不佳,是因为抗生素选用不准、剂量不足或疗程不够所致,而继续一味忙于换用其他新的脑膜炎治疗方案和药品, 期望新疗效的出现,而不考虑治疗效果为何不佳的其他致病因素和及时请求院外会诊,导致本组4例患者的严重误诊,增加了病人的痛苦和医疗资源的浪费。
3.1.5 受CSF细胞学检查的认识不足和经验不够的影响 本组2例患者在外院CSF细胞学检查中,当地医生们也曾发现了一些“不认识”的异型巨核白细胞;另外2例根本就没有进行过新兴的脑脊液细胞学检查。由此可见,经治疗医生对此项新兴的检验技术存在明显的认识不足和经验不够(对肿瘤细胞见面不相识),而又未能及时寻求专科会诊,值得大家重视和防范。只有切实加强检验科与临床医生间的密切合作和不断引用新的诊疗措施,方能杜绝这类不应该发生的误诊和漏诊案例的重复发生。
3.2 误诊的预防措施 除应进行细致的问诊(特别是肿瘤既往史),详细的查体,熟悉脑膜癌病与脑膜炎的鉴别要点,提高对脑膜癌病的警惕性,克服上述导致误诊的影响因素以外;对疑似(特别是无明显发热史和抗生素疗效欠佳)病例,应尽早进行新兴的CSF细胞学检查。 根据我室多年临床检验的经验和体会,脑膜癌病与脑膜炎这两者的CSF细胞学检查结果是截然不相同的(1~3)。脑膜炎病例根据其致病菌的不同,常可分别显示以嗜中性粒细胞(细菌性和真菌性脑膜炎)、嗜酸性粒细胞(寄生虫性脑膜炎)、激活淋巴细胞(病毒性脑膜炎)增多为主的CSF细胞学异常, 部分患者还可同时发现相应的细菌、真菌或寄生虫等病原体为致病体提供依据。结核性脑膜炎常以嗜中性粒细胞、激活淋巴细胞和浆细胞增多和共存为主的CSF细胞学异常。脑膜癌病由于脑膜上的癌细胞质地多较松脆而易较多地脱落和进入CSF中,故通过CSF细胞学检查(经过离心沉淀法促使细胞浓集)多能查到癌细胞,为其确诊及寻找原发病灶提供其他检查无法替代的作用(1,4) ,而成为当今脑膜癌病临床诊断的金标准。根据国内近年刘娟芳和孙琦等的报道,34例和59例脑膜癌病患者的CSF细胞学检查均发现瘤细胞(阳性率为100%)[5,6],首次检查的阳性率>94%。本组4例患者经我室首次CSF细胞学检查均发现较多的黑色素瘤细胞,为其脑膜癌病的诊断和与脑膜炎的鉴别诊断提供了确切依据,把脑膜癌病从以前只能在死后或术后病理检查才能确诊提高到目前生前即能确诊的新水平,也为脑膜癌病患者今后的合理治疗提供了准确依据。对CSF细胞学首诊阴性的疑似病例,还可适当增加CSF瘤细胞的复查次数以提高其阳性率;但对颅内压增高的患者,应先予以脱水药物治疗和尽量少取CSF以保证安全(1)。
参考文献
- 本文延伸阅读
相关文章
- 恶性黑色素瘤怎么正确诊断
- 黑色素瘤的诊断方法
- 诊断鼻腔恶性黑色素瘤的具体方法
- 黑色素瘤主要诊断依据
- 如何鉴别诊断黑色素瘤
- 黑痣和恶性黑色素瘤的鉴别
- 鼻腔恶性黑色素瘤怎么诊断好呢
- 检查鉴别黑色素瘤的方法
- 恶性黑色素瘤的诊断怎么做
- 黑色素瘤诊断方法你了解哪些
- 黑色素瘤如何进行检查诊断
- 黑色素瘤的有效诊断方法
- 热门阅读
- 热点排行
- 黑色素瘤患者宜少吃脂肪类食物
- 常见的黑色素瘤有几种类型
- 详解黑色素瘤的病理变化
- 黑色素瘤的几种临床表现
- 黑色素瘤如何进行检查诊断
- 长黑痣会得黑色素瘤是真的吗
- 为什么会得黑色素瘤?
- 黑色素瘤的预防和护理方法
免费提问