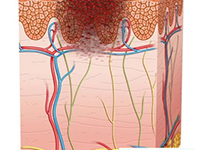
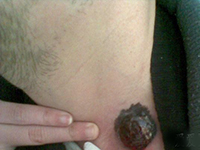
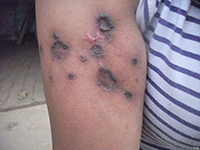
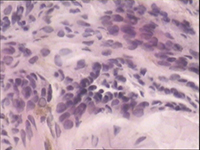
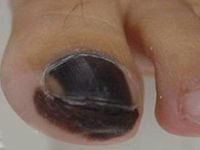
晚期恶性黑色素瘤的内科治疗
晚期黑色素瘤预后差,尚无有效的治疗手段,一般以内科治疗为主的综合治疗,推荐参加临床试验。据统计M1a患者中位生存为15月,M1b为8月,肝、脑转移为4月,骨转移为6月。总体中位生存为7.5月,2年生存率15%,5年生存率约5%。
根据国内外循证医学证据,晚期黑色素瘤中最佳治疗仍为积极参加临床试验,一线治疗有1)TMZ或DTIC单药(2A类证据);2)TMZ或DTIC单药(2A类证据)为主的联合治疗(如联合DDP,福莫斯汀,或DC-CIK治疗)(2B类证据);3)(一)化疗 恶性黑色素瘤敏感的化疗药物有氮烯咪胺(DTIC)、替莫胺(TMZ)、铂类、长春花碱、紫杉醇(PTX)、福莫司汀等,单药客观有效率均低于20%。长期以来,达卡巴嗪(DTIC)是晚期黑色素瘤内科治疗的“金标准”,目前其他治疗在总生存上均未超越DTIC,但近期1998-2006年的4个Ⅲ期多中心随机对照研究却显示单药DTIC的有效率为7.5%-12.2%,无疾病进展生存(PFS)不到2月,中位生存5-6月。新的化疗药物如替莫唑胺和福莫斯汀,虽然在疗效上并未明显超越DTIC,但两者能透过血脑屏障,治疗和预防脑转移,因此在欧洲和北美很多国家用于MM的一线治疗。TMZ为口服制剂,与DTIC结构相似,疗效不差于DTIC,故NCCN推荐两者均可作为转移性MM的一线治疗。江苏省肿瘤医院肿瘤内科郭仁宏
由于单药化疗的有效率有限,有人提出了联合化疗方案,如以往多见的CVD和Dartmouth,近年提出的PC方案等。虽然有多个II期临床研究显示了联合方案在有效率甚至是生存方面的优势,但经过多中心随机对照的III期临床研究验证后却显示,与DTIC单药相比,这些方案增毒不增效,更无生存优势。
1. 替莫胺 替莫胺(TMZ)是一种小分子口服制剂,胃肠道反应轻微,可透过血脑屏障,对于尸检脑转移率高达50%的黑色素瘤来说,这一特点尤为宝贵。故近十几年来,TMZ逐步取代了DTIC。
在2000年发表的TMZ(200mg/m2,d1-5)与DTIC(1000mg/m2 q21d)随机对照的Ⅲ期临床研究来看,前者有效率较高(分别为12.2%与9.4%,P=0.43),前者PFS超过后者(分别为1.74和1.38个月,P=0.002),总生存两者相当(分别为7.7与6.4月,P=0.2)。该研究虽未达到预期结果,但表明TMZ的疗效至少与DTIC相当[62]。入组859例的Ⅲ期临床研究E18032试验,发现改变TMZ服用方法后(150mg/m2 d1-7 q2w)与DTIC(1000mg/m2 q21d)比较,前者有效率明显提高(分别为14.5%和9.8%,P=0.05),但PFS和OS无统计学差异。
由于TMZ能透过血脑屏障,有多项临床试验评价了TMZ治疗脑转移的作用。2007年发表的一项研究共入组179例初治的晚期患者,其中52例脑转移患者,发现如果TMZ全身治疗有效,脑部病灶中位进展时间7月(2~15月),脑转移中位生存时间5.6月。因此,该试验表明TMZ对脑部病灶的控制作用持久有效,多数脑部小转移灶的患者可以延期放疗或不需要放疗。2006年发表了一项TMZ一线治疗117例脑转移患者的Ⅱ期临床研究,200mg/m2连用5天,28天重复,口服1年或不能耐受,其中25%的患者转移灶超过4个,结果总有效率7% (1例CR,7例PR),SD29% ,中位生存3.5月。
还有多项关于TMZ联合治疗的研究,多集中于联合干扰素和反应停等药物上。值得一提的是,联合反应停的多项临床试验因增加了血栓的机会而被提前终止。目前已禁止替莫唑胺联合反应停治疗黑色素瘤脑转移伴有血栓高危风险的患者。
2. 福莫斯汀
福莫斯汀在有效率和控制脑转移方面优于DTIC,其III期随机研究共入组229例患者,分别接受福莫斯汀100mg/m2和 DTIC 250mg/m2,共5天,最好有效率分别为15.2%和6.8%(P=0.043),总生存分别为7.3m和5.6m(P=0.067),发生脑转移的时间分别为22.7m和7.2m(P=0.059)。
3. 紫杉类或与铂类的联合化疗
2008年NCCN黑色素瘤治疗指南第1版新增紫杉醇±卡铂作为晚期黑色素瘤二线推荐治疗,主要证据来源于2006年发表的Rao等人对既往接受卡铂+紫杉醇治疗的回顾性分析,总有效率约26%,但缺乏与DTIC的对比研究结果。
(二)生物化疗 生物化疗指化疗联合IL-2和/或IFN,文献报道有效率20-40%,高于常规化疗,但是并未获得生存优势。总结1997-2001年的5个III期临床研究,显示有效率波动于20-48%,高于单纯化疗,但是TTP和OS均未获益。2007年ASCO 会上Ives等报告18个临床研究2500例患者的荟萃分析结果,其中11个为化疗+IFN的对照研究,8个为化疗+IL-2+IFN的对照研究,结果显示CR,PR和ORR明显高于单纯化疗组,但是未延长OS。该结论与既往报道一致。
(三)免疫治疗
1.IFN-α不被推荐作为Ⅳ期黑色素瘤的单药治疗
用IFN-α单药治疗黑色素瘤,虽然已经评价过其治疗价值,但主要依据的是一些较早的临床试验,相比较现在的研究,其评价方法及结果确认都缺乏严谨性。有关IFN-α联合单药或多药化疗的早期研究表明其优于IFN-α单药治疗,但其后的随机试验却并未能发现这种优势。因此,除了可能将其应用于含IL-2的生物化疗,IFN-α通常不被推荐作为进展期黑色素瘤的单药或与化疗联合治疗。随着对黑色素瘤生物学、免疫学以及肿瘤微环境的了解, IFN-α治疗的剂量以及时间顺序有可能出现新的调整,使IFN-α的应用更加合理。黑色素瘤治疗最有价值的含IFN-α的联合方案,很可能是与其他免疫治疗,如多肽疫苗等,按合理次序联合用于辅助治疗。
2.白介素-2(IL-2)仍是Ⅳ期黑色素患者的较佳选择
白介素-2(IL-2)是仅有的一类具有抗黑色素瘤活性的重组细胞因子。大多数公开发表的有关高剂量IL-2临床试验(600,000-720,000IU/kg 静脉 每8小时,共14次,休息9天后重复)[73]的研究数据,可发现其在治疗期间具有一定的毒性反应,因此需要住院治疗。按照这样的剂量强度水平治疗后,客观有效率可以达到20%,同时约半数的有效患者能够持久完全缓解最长达5年。
虽然IL-2治疗得到的持续完全缓解率要高于其他单药或者联合方案,但目前最重要的问题是如何在高剂量IL-2治疗之前,就能够预测是哪些患者有可能从这一治疗中获益。由于低剂量IL-2方案治疗黑色素瘤病人的资料有限,因此除了临床试验,也不适宜推荐低剂量IL-2方案治疗。北京肿瘤医院正在进行大剂量IL-2治疗晚期MM的单中心II期临床研究,但初步研究不乐观,可能与中国人耐受性差相关,资料正在总结中。
3.不推荐常规使用IFN-α联合IL-2
同其他肿瘤一样,IFN-α联合IL-2被广泛用于进展期黑色素瘤的治疗。联合用药除了抗肿瘤作用具有潜在的协同效应,其优势包括相关的毒性反应没有叠加效应。IFN-α与IL-2给予最大剂量联合时,无论是住院患者还是门诊患者,还没有发现其疗效高于单药使用,因此也不推荐常规使用。
4. 树突状细胞( DC)疫苗
树突状细胞疫苗是另一个研究热点,树突状细胞疫苗能够提高机体的免疫激活能力,树突状细胞靶向治疗充分利用了树突状细胞的抗原递呈作用参与T淋巴细胞免疫反应。一项I/IIa临床试验回顾了1999.3-2005.2入组的70例晚期恶黑患者连续DC治疗的生存资料。结果显示DC疫苗安全性良好,随访至2006.12,中位OS为46m,尚存活15例,其中5例CR,2PR,8例带瘤存活。Dillman等人报道,55例晚期恶黑患者平均接受7.4次DC疫苗治疗,可评价例数53例,中位随访时间30月,中位PFS时间7.1m,其中24例仍未进展,OS未达。其中20例患者生存期为2.5-5年不等。Banchereau等于1999C2000年用肿瘤多肽负载的树突状细胞治疗了18例IV期黑色素瘤的患者,最近他们对这组病人进行了长期生存分析。结果证实,树突状细胞疫苗治疗确实能够明显延长患者的中位总生存期[75]。2005年2月FDA批准了树突状细胞疫苗DC-MelVac疫苗用于IV期黑色素瘤患者的治疗。
国内已开展淋巴细胞删除性化疗联合过继性免疫治疗,近期有效率及PFS尚好,如化疗联合CIK细胞回输治疗晚期恶黑的II期临床研究,共入组经病理确诊的53例未接受过化疗的IV期转移性恶性黑色素瘤患者,中位年龄57岁,接受福莫司汀 100mg/m2, d1,15,氮烯咪胺 400mg/d d2-6,CIK d7,14,16 Q28d的联合治疗至少2周期。每2周期按RECIST标准评效,1月后确认疗效。研究终点为ORR,PFS,OS和毒性。结果其中34例可评价,平均接受3.35±1.23周期治疗。中位随访时间11个月(4-34个月)。其中CR 1例(2.9%),PR 7例(20.6%),ORR为23.5%;SD14例(44%),临床获益率(CBR:CR+PR+SD) 67.5%;中位PFS 8月(95%CI 7.56-12.38)。中位OS11月(95%CI 10.49-15.92)。LDH升高者的OS明显短于正常者(11.33 vs 13.88m,P=0.004);PD患者的PFS(5.18 vs 12.2m ,P=0.023)和OS(11.18 vs14.17m,P=0.001)明显短于有效及稳定的患者。60岁的老年患者有效率和OS无明显区别。G3/4血小板减少占41%,G3/4白细胞减少占23.5%,发生2例超敏反应。无治疗相关死亡。另外国内还有专门针对肢端黑色素瘤的II期临床研究,共28例初治晚期患者,福莫斯汀 100mg/m2, d1,12, DTIC 400mg/d d2-6, DC 疫苗皮下注射. d7,9,13,28天重复,结果有效率35.7%,PFS为3.5月,中位总生存达12月。
对于进展期黑色素瘤肝转移患者, 以肝动脉泵为基础的化疗联合过继免疫治疗可明显改善患者的疾病控制率, 无进展生存期、总生存期有延长趋势, 毒副作用可耐受, 是一种有良好前景的治疗模式。北京肿瘤医院开展了了肝动脉泵为基础的生物化疗治疗进展期黑色素瘤肝转移的Ⅱ期临床试验。共入组21例患者,接受达卡巴嗪250 mg /m2 d 1~5, 福莫司汀100 mg /m2 d6, d14 肝动脉泵入4 h。化疗结束后第7、14、16 d 自体CIK 细胞肝动脉泵入, 可评价疗效的患者共17 例, CR 1 例, PR 1例, SD 6 例, 进展9 例, 疾病控制率47.06%( 8 /17),中位无进展生存期3 个月。中位生存期6 个月。Ⅲ~Ⅳ级的不良反应占38.1%( 8 /21) [77]。
(四)、靶向治疗
随着对细胞信号传导认识得进一步加深,使我们能够了解更多参与细胞生长调控的信号传导途径,因而,也为我们提供了从分子水平上干预这些信号传导通路的可能。随着分子生物学研究的深入,发现黑色素瘤细胞存在B-raf,N-ras和C-Kit等基因变异,针对其表达产物的各类单抗、反义核酸和多靶点激酶抑制剂已经开始应用于临床治疗。早期临床研究结果显示,靶向药物单药治疗晚期MM疗效不理想,联合化疗后疗效增高,索拉非尼、舒尼替尼、贝伐单抗、格列卫、抗CTLA-4单抗、抗BCL-2等药物已进入了临床实践阶段;在PFS等生存数据已取得阳性结果的有索拉非尼联合DTIC的II期临床研究,在有效率方面取得阳性结果的有抗BCL-2单抗联合DTIC的III期临床研究。C-kit变异在肢端和粘膜黑色素瘤中表达率国外报道约10-20% 。已有多个格列卫治疗C-kit突变患者获显效的个案报道。国内正在开展单中心治疗C-KIT突变的II期临床研究,正在进行中。
国内已有一项重组人血管内皮抑制素(恩度)联合化疗一线治疗晚期黑色素瘤的II期临床研究的报道,经病理组织学检查确诊的Ⅳ期黑色素瘤20例,接受恩度联合化疗。其中恩度15mg静脉滴注,第1~14天连续给药,间歇14天重复;同时联合达卡巴嗪/替莫唑胺+福莫司汀全身化疗,每28天为1个周期。疗效评定采用实体瘤评价标准。对20例患者的治疗有效率、不良反应发生率、无进展生存期( PFS)等指标进行分析。可评价患者20例,平均接受(217 ±0180)个周期治疗,部分缓解4例,稳定6例,客观有效率为25% (4 /20) ,临床获益率为50% (10 /20) 。中位PFS为415个月(95%CI: 1~11个月) ,目前随访6个月的PFS率已达35% ( 7 /20) , 6个月的生存率65% ( 13 /20) ,治疗有效患者的中位生存期已达8个月(95%CI: 315~12个月) 。3 /4级毒性主要与化疗药物有关,骨髓抑制8例(4010% ) , 1例(510% )因窦性心动过缓停药。共11例患者进行了组织学标本VEGFR、PDGFR、EGFR的检测,但三项指标与疗效均无明显相关性[78]。正基于此项临床研究的结果,国内多个中心开展了恩度联合DTIC与DTIC单药比较的随机双盲II期临床研究,正在进行中,结果值得期待。
晚期恶性黑色素瘤的治疗中,化疗的地位已到了需要变革的时代,靶向治疗是未来治疗的新趋势。个体化治疗是治疗模式。根据转移部位与脏器,选择治疗手段;根据转移的数量与大小,选择不同治疗;根据经济负担能力,选择最大可能获益的治疗。
- 上一篇:先天性黑色素痣
- 下一篇:多发性骨髓瘤合并黑色素瘤及肺癌的多原发恶性肿瘤一例
- 本文延伸阅读
相关文章
- 黑色素瘤用什么药好
- 治疗黑色素瘤的常用药物都有哪些?
- 中医药在肿瘤综合治疗中的特殊作用
- 恶性黑色素瘤最新药物治疗选择
- 中药如何治疗黑色素瘤
- 黑色素瘤的常用药物
- 肝癌病人生活调养的必记要点
- 介绍一种中药熬药方法
- 中医药在肿瘤综合治疗中的特殊作用
- 甲黑色素瘤,你应该知道的
- 帕金森氏症药物会提高黑色素瘤患病风险
- 多发性骨髓瘤合并黑色素瘤及肺癌的多原发恶性肿瘤一例
- 热门阅读
- 热点排行
- 黑色素瘤患者宜少吃脂肪类食物
- 常见的黑色素瘤有几种类型
- 详解黑色素瘤的病理变化
- 黑色素瘤的几种临床表现
- 黑色素瘤如何进行检查诊断
- 长黑痣会得黑色素瘤是真的吗
- 为什么会得黑色素瘤?
- 黑色素瘤的预防和护理方法
免费提问