甲状腺功能亢进症合并严重肝功能损害1 例
甲状腺机能亢进症是内分泌系统的常见病、多发病,甲亢合并肝功能损害,特别是严重肝功能损害,临床上处理比较棘手,结合临床病例对此类病例治疗诊治进展进行介绍。
一、病史介绍
患者,男,31岁;因“肝功能异常4月余,尿黄、乏力1月”于2010-8-27入院。患者于4月余前行“法洛三联征术” ,术前查TSH 0.001mIU/L,T3 7.11 pg/mL,T4 2.57ng/dl;考虑“甲亢”予以丙硫氧嘧啶片口服。用药前查肝功能ALT 51U/L,AST 52U/L,TB 31.7umol/L,DB 2.1umol/L,ALP 351U/L,GGT 246U/L。当时心慌、多汗等高代谢症状不明显,不伴乏力、纳差、发热。7月15日复查肝功能示 ALT 45U/L,AST 59U/L,TB 28.2umol/L,DB 8.7umol/L,ALP 300U/L,GGT 178U/L,7月底患者自觉尿色加深,呈深黄色,伴乏力,后患者于8月6日在当地县级医院住院查ALT 283.0U/L,AST 132.0U/L,TB 474.6umol/L,DB 464.81umol/L,ALP 262.0U/L,GGT 86.0U/L;HBsAg 2.13IU/ml,HBeAb 0.207s/co,HBcAb 0.055s/co;腹部超声示胆囊炎、肝右静脉稍增宽。患者停服丙硫氧嘧啶片,予以保肝降酶、地塞米松抗炎治疗5天后,复查肝功能示ALT 125.0U/L,AST 61U/L,ALP 203U/L,TB 351.6umol/L, DB 323.85umol/L,HBV-DNA阴性。但继续治疗无进一步改善而收入我院。追问病史患者术中有输血史900ml。患病以来患者精神萎,3天前起胃纳欠佳、睡眠正常,大便无殊,无体重明显下降。现用药:心得安复旦大学附属华山医院感染病科金嘉琳
既往史:2002年发现甲状腺功能亢进,曾口服“他巴唑”治疗1年余,好转停药。
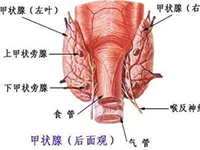
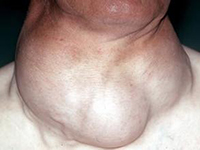
入院体检:T 37℃ P:96次/分 R:23次/分 BP:120/90mmHg ,神志清,精神萎,自主体位,步入病房,合作查体,对答切题。双眼明显突出,眼球活动可。全身皮肤巩膜明显黄染,锁骨上浅淋巴结未及肿大。颈软,气管居中,甲状腺I°肿大,质韧,未及明显结节,左侧可及杂音。胸部散在红色毛囊性丘疹。两侧呼吸运动正常对称,两肺呼吸音清晰,未闻及明显的干湿罗音。HR:96次/分。心律齐,心尖区可及杂音。腹部平软,肝脾未及,无压痛及反跳痛。双下肢无明显水肿,双手震颤(-)。
辅助检查:血常规(2010-08-27) 白细胞:4.67*x10^9/L,血红蛋白:123g/L,红细胞:4.17*x10^12/L,血小板:107*x10^9/L,中性细胞:62.5%,淋巴细胞:27.4%;出凝血功能(2010-08-27) PT:13.9↑,APTT:37.2↑秒,FIB:2.825g/L,国际标准化比率:1.297↑。肝炎标志物(2010-08-27):Anti-s(A): (-) mIU/ml, HBsAg(A): (-) IU/ml, HBeAg(A): (-) s/co, Anti-HBe(A): (+) s/co, Anti-HBc(A) (+) s/co, Anti-c-IgM(A): (+) s/co, Anti-HCV(A) (-) s/co,HEV-IgM(-)。HBV-DNA低于检测下限。肾功能正常。自身抗体全套阴性。TSH 0.003mIU/L,FT3 >30.38 pmol/L,FT4 > 154.8nmol/L。血钾波动在2.7~3.0mmol/L。甲状腺B超:甲状腺肿大伴弥漫性病变。腹部B超:肝实质性回声增粗,门静脉内径增宽,淤血肝表现。上腹部MRI增强:未见异常。EKG:左心室高电压,ST-T改变,心脏逆钟向转位。超声心动图:结构诊断:心脏手术后,左房增大伴轻度二尖瓣反流,右房室增大,肺动脉增宽,冠状静脉窦异常扩张,永存左上腔静脉可能。功能诊断:左心收缩功能正常,左心舒张功能正常
入院后诊断为“药物性肝炎、急性乙型肝炎、甲状腺机能亢进症”,给予还原性谷胱甘肽、美能、思美泰、凯时等保肝、降酶、退黄治疗,心得安20mg tid口服控制心率,Vitk1改善凝血功能,糖皮质激素(甲强龙40mg qd→80mg qd)治疗退黄及反馈抑制甲状腺激素分泌,补钾等对症处理。患者无发热,但精神、饮食差,诉乏力,腹泻,解黄色稀便6次/天,小便呈浓茶样。肝功能损害不断加重,TBIL从345.4→325.9→434.4→527→568.6μmol/L。遂于9月13日行放射性碘同位素治疗。治疗后继续保肝降酶、对症处理。患者黄疸逐渐减退,从568.6→540.8→532.2→577.5→426.3→406.6→303.9μmol/L,复查TSH 0.01mIU/L,FT3 6.69 pg/mL,FT4 3.28 ng/dL,明显好转。因经济条件困难,转回当地医院治疗。后随访肝功能完全恢复正常。
二、病情分析与治疗进展
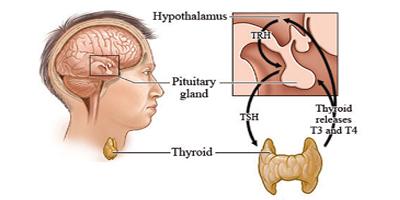
临床上甲亢并肝功能损害比较常见,可分类为四种情况:甲状腺激素直接作用致肝损害;抗甲状腺药物致肝损害;合并病毒性肝炎致肝损害及合并自身免疫性肝炎致肝损害。甲亢可累及全身多个器官,以心血管及神经系统多见,也可累及肝脏,引起肝脏肿大及肝功能异常,统称为甲亢性肝损害。甲亢引起的肝损一般以肝酶轻度升高为主,黄疸少见。仅0.5%患者出现显著肝损害。其发生机理以甲状腺激素的直接毒性作用;高代谢导致肝脏相对缺氧及营养不良;心力衰竭及感染、休克;甲亢不同程度影响各种肝酶活力等因素有关。
本文报道病例中患者在使用抗甲状腺药物过程中出现肝功能损害,首先“药物性肝炎”可能性不能除外。另患者既往没有慢性肝炎病史,病程中曾出现乙肝标志物HBsAg阳性,很快(两周后)HBsAg转阴,且出现抗HBe和抗HBc阳性,HBV DNA阴性,加上几个月前曾有输血史,因此“急性乙肝”的诊断也是成立的,不过引起的肝损害不是主要的。患者在停用抗甲状腺药物后,肝功能损害没有马上好转,甚至继续加重,和甲亢性肝损害有关。因为肝功能异常,甲状腺功能亢进由于存在“禁忌症”而无法得到有效治疗,甲亢继续加重,也因此加重了肝功能损害,形成了“恶性循环”。如果以抗甲状腺药物控制甲亢,有可能会加重肝损,而如果不治疗甲亢,只保肝治疗,肝功能无法好转,甲亢也继续恶化,最终也将导致患者死亡。由于存在治疗矛盾,临床医生处理比较棘手。
文献报道中对类似情况的处理经验:有1例甲状腺危象合并严重肝损害患者(60岁老年男性患者)一次性口服6mCi 131I,甲状腺危象得到控制,肝脏功能逐渐恢复。有1例36岁男性甲亢患者,黄疸高达500μmol/L,加用抗甲状腺机能亢进症药物甲巯咪唑(赛治片)10mg, 2 次/日后肝功能逐渐恢复。有5 例甲亢合并肝衰竭患者在内科综合治疗的基础上予以血浆胆红素吸附治疗, 5 例患者4 例存活,转入外院内分泌科继续治疗甲亢,1 例死于肝衰竭。为了避免大剂量治疗后甲状腺激素释放而引起甲亢危象的发生,我们在此例患者给予小剂量放射性碘131治疗。治疗后甲亢症状有所控制,肝脏损害也逐渐好转。这是一个多学科合作并治疗成功的例子,说明小剂量碘同位素治疗在甲亢合并严重肝损的患者中是安全、迅速、有效的,特总结经验供大家分享。
- 上一篇:老年人不可忽视甲亢
- 下一篇:甲亢治疗不当会带来那些后果?
- 本文延伸阅读
相关文章
- 热点排行
免费提问