小叶增生是怎么回事?
看门诊的时候就诊量最多的病人,当以乳腺增生莫属。不同的病人有不同的症状,而不同的医生又有不同的讲法,同样是诊断小叶增生,有的说是正常的现象,女人都会生这个病,有的却告诉你要当心,可能会变癌。治疗也是五花八门,吃中药、按摩、补硒、祖传秘方、改变心态、调节饮食、运动减肥、坚持母乳喂养等等,是是非非,扑朔迷离,感觉到非常混乱。复旦大学附属金山医院普外科章勇
这种混乱,首先来源于医生,医生的混乱,来源于诊断名称的混乱。目前国内对这一疾病的官方统一名称为乳腺囊性增生病,这个概念并没有一个权威的定义,只是简单的半句话:“发展到晚期就会因为腺管周围形成大量不等的囊肿或腺管内表皮形成乳头样增生,伴乳管囊性增生病。” 而多年来对乳腺囊性增生病曾用过许多名称,例如:囊肿病,囊性乳腺病、囊性增生病,乳腺增生症,乳腺结构不良,慢性乳腺囊性乳腺炎,良性乳腺病等。由于乳腺囊性增生病概念模糊,没有被所有人所接受,医生对疾病的称呼也众口不一,治疗方法也众说纷纭,从不需要治疗,直至要开刀治疗。患者就诊时得不到一致的结论,当然心存疑虑,到处就诊,想得到一个确切的诊断,权威的治疗。
要弄清这一切,我们来看看乳腺增生的本质和出现临床症状的原因。
l 性激素是乳腺增生的原动力
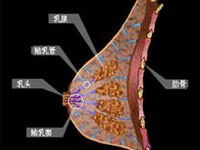
乳腺细胞表面有着雌孕激素受体,这些激素的出现导致乳腺细胞的增生发育。这些激素的水平并非一成不变,而是呈周期性的变化,所以乳腺细胞不断发生者增生和复旧的变化。
l 肿胀疼痛和肿块形成的原因
乳腺增生时,组织充血水肿,尤其是年轻人,激素分泌旺盛,起伏较大,增生过度,从而造成乳腺胀痛。
同时,乳腺增生后,复旧并不完全,每次都会积累一些增生组织。雌激素和孕激素作用于乳腺导管和小叶,各有侧重,并不能达到完美的平衡,导致增生不均。而乳腺细胞表面的激素受体数量分布不均,造成局部增生更为活跃。这些是导致局部肿块形成和加重疼痛的原因。
l 分类
首先,无肿块形成,仅具有经前期胀痛症状的乳腺增生,即所谓单纯性乳腺增生,我们应将其视作是一种生理性改变而非疾病,在激素分泌高峰的年龄段过去后,多数人的症状可得到缓解,故不必进行治疗。
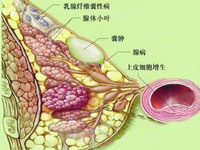
乳腺囊性增生病,简称乳腺病,是一系列形态复杂的病理改变,可以是乳管周围的增生和囊肿形成,可以是乳管内的乳头状增生,可以是乳管的囊性扩张,也可以是小叶乳管和腺泡的上皮增生,甚至多种形式结合在一起。目前组织学分类和诊断标准已经相当明确,但临床上的名称还相当混乱,我个人认为,统称乳腺囊性增生病为好。
为什么呢?第一,它们有相同的临床特点:疼痛,肿块,乳头溢液。第二,人为的从混合有各种表现形式的乳腺囊性增生病中在另行划分出所谓的小叶增生型、纤维腺病型、硬化腺病型,依据何在?如何界定?对治疗有何指导意义?没有!而且,它们之间其实并不存在逐步递进的发展关系。所以,今后还是不要用小叶增生这个名称的好。
l 临床表现
1、乳房胀痛:单侧或双侧乳房胀痛或触痛。大多数患者具有周期性疼痛的特点,必须注意的是,非周期性疼痛并不能否定病变的存在。
2、乳房肿块:常为多发性,单侧或双侧性,以外上象限多见;且大小、质地亦常随月经呈周期性变化。扪查时可触及肿块呈节结状,大小不一,与周围组织界限不清,多有触痛,
3、乳头溢液:乳房内大小不等的结节,实质上是一些囊状扩张的大、小乳管,乳头溢液即来自这些囊肿,呈黄绿色、棕色或血性,偶为无色浆液性。
l 辅助检查
乳腺X线钼靶摄片,在乳腺增生的部位呈现的棉花团样或玻璃状,边缘模糊不清的密度增高形,或有条索状结缔组织穿越其间,伴有囊肿时,可见不规则增强阴影中有圆形透亮阴形,钼靶x线的诊断正确率达80-90%左右。
B型超声波,对乳腺的肿块诊断准确率90%左右,超声波显示增生部位均匀的低回声区,以及无回声的囊肿,B超对乳腺增生疾病随访很方便,也无创伤。因检测技术的高低差异很大,应结合临床诊断。
针吸细胞学或活组织切片检查可明确诊断。
l 治疗
由于少数病例(2~3%)可以演变成肿瘤性增生,有癌变可能,而可能与本病同时存在的乳腺癌又有很大的隐蔽性,为及早发现可能存在的乳腺癌,故需定期检查,每2~3个月到专门的乳腺外科大夫处做临床乳腺体检,并辅以双乳的B超检查,每年可行钼靶摄片。
如果乳房胀痛没有影响正常的生活,可以不服用任何药物,疼痛明显可以中药调理,但效果不确切。
乳头溢液者可行乳腺导管镜检查,发现异常可行病变导管切除活检。
B超检查出现囊肿增大迅速,囊壁可见异常瘤体回声,或者囊壁回声增强,以及囊肿周边出现明显血流信号,可以考虑针吸细胞学或活组织切片检查明确诊断。
局限性乳腺囊性增生病应在月经后1周至10天内复查,如肿块变软、缩小、或消退,可继续观察。如有可疑,应予以手术切除并行病理检查。
病理报告有不典型上皮增生,同时又有对侧乳腺癌或乳腺癌家族史等高危因素,或年龄较大,肿块周围乳腺组织增生也较为明显时,可做单纯乳房切除。
- 上一篇:乳腺增生症:心中永远的痛!会有癌变风险吗?
- 下一篇:乳腺增生与乳腺癌的关系
- 本文延伸阅读
- 2016-03-12
- 2016-03-12
- 2016-03-12
- 2016-03-12
- 2016-03-12
相关文章
- 乳腺增生可以怀孕?
- 乳腺增生影响怀孕的困惑
- 得了乳腺增生会影响怀孕吗?
- 患了乳腺增生对怀孕有什么影响?
- 乳腺增生会影响女性怀孕吗
- 乳腺增生可以怀孕吗
- 准妈妈如何预防乳腺增生?
- 乳腺增生患者对怀孕有影响吗?
- 乳腺增生疾病是否会影响怀孕
- 患了乳腺增生可以怀孕吗
- 女性患了乳腺增生影响怀孕吗?
- 患乳腺增生后还可以怀孕吗
- 热门阅读
- 热点排行
- 乳腺增生真的有那么可怕吗?
- 乳腺增生有哪些症状?
- 乳腺增生到底有哪些危害
- 乳腺增生的日常保健方法有哪些
- 乳腺增生的发病原因是什么
- 乳腺增生病的诊断标准
- 乳腺增生病的诊断标准
- 乳腺增生是乳腺癌的前期病变吗?
免费提问