淋巴结肿大和淋巴瘤概述
淋巴结是哺乳类特有的周围淋巴器官,呈豆型,由淋巴细胞集合而成,是产生免疫应答的重要器官之一。淋巴结遍及全身,呈组群分布,每组群淋巴结汇集从一定区域流入的淋巴液。
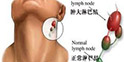
正常人体浅表淋巴结很小,直径多在0. 125px以内,表面光滑、柔软,与周围组织无黏连,亦无压痛,比较表浅的部位的淋巴结如颈部、颌下、锁骨上窝、腋窝、腹股沟等才易触及。当身体某一部位发生感染,细菌随淋巴液经过淋巴结时,可相应地引起淋巴结群的肿大和疼痛。在身体患恶性肿瘤时,也常沿淋巴系统转移致使淋巴结肿大起来,可摸到皮肤下有圆形、椭圆形或条索状的结节。
淋巴结肿大分为局限性肿大和全身性肿大。局限性淋巴结肿大常见原因有非特异性淋巴结炎、淋巴结结核、恶性肿瘤淋巴结转移等;全身性淋巴结肿大累及全身,大小不等,常见于急、慢性淋巴结炎,传单,淋巴瘤,各急性、慢性白血病。进行性无痛性肿大者常提示恶性肿瘤性疾病。
若发现有明显淋巴结肿大后应观察淋巴结动态变化;了解引起淋巴结肿大的局部感染因素;实验室检查如血常规,结核、细菌、病毒性感染检测;取淋巴穿刺液或活体组织进行组织学及病原学检查;可以做胸部 X 线拍片、超声波或 CT 检查以了解深部淋巴结肿大情况等,必要时行淋巴结活检病理检查以帮助或确定诊断。
淋巴瘤是起源于淋巴造血系统的恶性肿瘤,主要表现为无痛性淋巴结肿大,肝脾肿大,全身各组织器官均可受累,可伴发热、盗汗、消瘦、瘙痒等全身症状。
根据瘤细胞分为非霍奇金淋巴瘤(NHL)和霍奇金淋巴瘤(HL)两类。HL按照病理类型分为结节性富含淋巴细胞型和经典型,后者包括淋巴细胞为主型、结节硬化型、混合细胞型和淋巴细胞消减型。NHL发病率远高于HL,是具有很强异质性的一组独立疾病的总和,病理上主要是分化程度不同的淋巴细胞、组织细胞或网状细胞,根据NHL的自然病程,可以归为三大临床类型,即高度侵袭性、侵袭性和惰性淋巴瘤。根据不同的淋巴细胞起源,可以分为B细胞、T细胞和NK细胞淋巴瘤。
淋巴瘤病因不清。一般认为,可能和基因突变,以及病毒及其他病原体感染、放射线、化学药物,合并自身免疫病等有关。常见表现为浅表及深部淋巴结肿大,多为无痛性,表面光滑、扪之质韧、饱满,早期活动,孤立或散在于颈部、腋下、腹股沟等处,晚期则互相融合,与皮肤粘连,不活动。咽部淋巴环、扁桃体、眼、喉、胸部、胃肠道、皮肤、骨骼、肌肉软组织、肝、脾、骨髓、神经系统、生殖系统甚至心包等部位亦可受累及。淋巴瘤在发现淋巴结肿大前或同时可出现发热、瘙痒、盗汗及消瘦等全身症状。
淋巴瘤临床表现多样,虽然可以有慢性、进行性、无痛性淋巴结肿大,但也可以表现为其他系统受累或全身症状。临床上怀疑淋巴瘤时,需要做淋巴结或其他受累组织或器官的病理切片检查(活检)以确诊。同时需要进行血常规、生化、骨髓、影像学检查、怀疑中枢神经系统症状者,需行脑脊液检查。
淋巴瘤具有高度异质性,故治疗上也差别很大,不同病理类型和分期的淋巴瘤无论从治疗强度和预后上都存在很大差别。某些类型的淋巴瘤早期可以单纯放疗,放疗还可用于化疗后巩固治疗及移植时辅助治疗。淋巴瘤化疗多采用联合化疗,可以结合靶向治疗药物和生物制剂,如B细胞淋巴瘤可应用利妥昔单抗提高缓解率。常用的化疗方案包括CHOP±R、CHOPE±R等。近年来,淋巴瘤的化疗方案得到了很大改进,很多类型淋巴瘤的长生存都得到了很大提高。对60岁以下患者,能耐受大剂量化疗的中高危患者,可考虑进行自体造血干细胞移植。部分复发或骨髓侵犯的年轻患者还可考虑异基因造血干细胞移植。
霍奇金淋巴瘤的预后与组织类型及临床分期紧密相关,淋巴细胞为主型预后最好,5年生存率为94.3%;而淋巴细胞耗竭型最差。非霍奇金淋巴瘤的预后,病理类型和分期同样重要。弥漫性淋巴细胞分化好者,6年生存率为61%;弥漫性淋巴细胞分化差者,6年生存率为42%;淋巴母细胞型淋巴瘤4年生存率仅为30%。低恶性组非霍奇金淋巴瘤病程相对缓和,但缺乏有效根治方法,所以呈慢性过程而伴多次复发,也可转化至其他类型。部分高度恶性淋巴瘤对放化疗敏感,经合理治疗,生存期也能够得到明显延长。
- 本文延伸阅读
相关文章
- 认识淋巴癌
- 淋巴肿瘤概述及分类
- 关于恶性淋巴瘤的简单概述
- 淋巴结肿大和淋巴瘤概述
- 淋巴瘤是什么疾病
- 非霍奇金氏淋巴瘤的概述
- 淋巴瘤的概述
- 淋巴瘤的概述及如何远离?
- 眼睛也患淋巴瘤
- 乳腺恶性淋巴瘤介绍
- 颈部淋巴结转移癌的相关知识
- 弥漫大B细胞淋巴瘤的介绍
- 热门阅读
- 热点排行
- 淋巴瘤的早期症状
- 淋巴癌饮食护理方法有哪些?
- 淋巴癌患者还能活多久
- 良性淋巴瘤的早期症状
- 如何做好淋巴癌的日常护理工作
- 对淋巴癌患者有益的食物有哪些
- 淋巴癌的早期症状一般是什么
- 生活中该怎样预防淋巴癌?
免费提问