冠心病的重要概念
1.引起心输出量降低的因素:出血、休克、严重心律失常。
2.引起心脏负荷增加因素:体力过劳、精神紧张、情绪激动、血压升高、用力排便。
3.冠脉痉挛易发生在夜间的原因:夜间迷走神经兴奋。
4.冠心病心绞痛易发生在晨起的原因:交感神经兴奋,心率增快,心肌耗氧量增加。
5.心绞痛发作诱因:心输出量降低、心脏负荷增加、饱餐、夜间冠脉痉挛。
6.饱餐后易发生心绞痛原因:血中脂肪酸增高,血小板易于聚集、血液粘稠度增高。
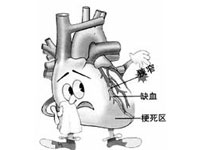
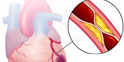
7.诱发心绞痛的基本原因:冠脉供血的减少和心肌耗氧量的增加。
8.评价心肌耗氧量指标:心率和收缩压。
9.心肌梗死的3个类型:透壁型、非透壁型、灶型。
10.心肌梗死发生的2个机制:血栓形成和冠脉痉挛。
11.心肌梗死的诊断条件的3:2原则:临床表现、心电图、心肌酶。
12.心肌梗死诊断必备条件:肌钙蛋白的升高。
13.CK-MB、CTNI在诊断心梗中的地位和作用:CK-MB诊断透壁型心梗意义大,CTNI诊断灶型梗死。
14.评价心肌梗塞预后的重要指标:左室舒张末期容积。
15.冠心病和心肌梗死一定有心电图异常吗:不一定。灶型心肌梗塞或回旋支病变可无心电图异常。有些严重冠心病可不出现心电图异常。因冠脉病变范围、病变部位、和发作时间决定了心电图在冠心病诊断中的不足。50%的冠心病患者心电图正常。
16.冠脉造影是诊断冠心病的金标准,冠脉造影正常,一定能排除冠心病吗?不能。有些患者冠脉造影正常,但出现了心梗,其原因是冠脉痉挛或血小板血栓自溶。
17.存在胸痛、心电图缺血改变和心肌酶升高一定诊断冠心病吗?不一定,需排除主动脉、心肌病变可能。
18.缓解心绞痛的方法:吸氧、药物(硝酸酯、倍他乐克、止痛药等)、再血管化治疗。
19.左心室最薄部位:心尖部。
20.心肌梗死的病理过程:20-30分钟心肌开始坏死,1-2小时大部分坏死,1-2周开始吸收,6-8周瘢痕愈合。
21.心肌梗死后心肌收缩的改变形式:收缩不协调、收缩减弱、无收缩、反常收缩及矛盾运动。
22.心肌梗死最早酶学改变是:血肌红蛋白,在犯病24小时内,而尿肌红蛋白能维持83小时左右。
23.大面积心梗的概念:40%心肌坏死的心梗。
24.心梗后心脏破裂的最常见部位:左室游离壁。其他部位是前乳头肌、室间隔。
25.心脏破裂好发时间:心梗后一周内。
26.室壁瘤对人体的影响:影响收缩功能、出现心律失常、形成附壁血栓。
27.室壁瘤容易破裂吗?一般不易。
28.心梗死亡时间及原因:多在一周内,最易死于发病后数小时内。多因恶心心律失常而死亡。
29.心梗住院后应重点预防:严重心律失常、心衰、再梗。
30.心梗后心室变化:梗死扩展和心室扩大。
31.右室梗治疗注意事项:补足血容量,防止低血压,预防缓慢心律失常,慎用利尿剂和硝酸酯药物。
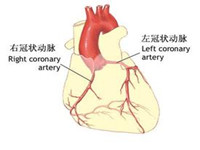
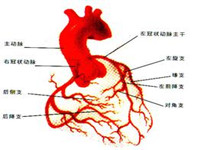
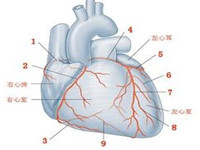
32.窦房结和房室结供血血管:窦房结一般有右冠脉供血,房室结一般右冠脉或回旋支供血。
33.心梗后心源性休克发生的原因:心肌收缩力降低、外周血管扩张、血容量不足,最重要因素是心肌收缩力降低。
34.心源性休克死亡率:80%。
35.目前心梗死亡率:6.5%-8%左右。开始30%,建立监护病房后为15%,溶栓或介入治疗后为6.5%-8%左右。
36.心梗后最严重的临床情况是急性肺水肿合并心源性休克。
37.肺水肿和心源性休克的区别:前者主要是:左房压、肺动脉压升高,后者主要是动脉压和心输出量的降低,后者比前者更严重。
38.急性心梗并发心衰第24小时不易应用的强心剂是:洋地黄,可引起心脏破裂。
39.急性非ST段抬高心梗特点:住院死亡率低,但心绞痛再发率和再梗率及远期死亡率高。
40.降低非ST段抬高型心梗的药物有:地尔硫卓、阿司匹林、他汀药物。
41.治疗急性左心衰最有效的2种药物:利尿剂和吗啡。
42.预防心室重塑的药物:倍他乐克、ACEI或ARB、螺内酯。
43.心肌梗死的治疗原则:缓解心肌缺血、挽救频死心肌、防治严重心律失常、防止心衰、预防心肌重塑、尽可能保存心肌功能。
44.急性心梗住院期间严防:恶性心律失常、急性心衰、心源性休克、再梗、猝死。
45.心脏彩超提示室壁运动异常一定是心梗吗:不一定,病毒性心肌炎亦可出现,但后者不出现心肌变薄。
46.急性心梗一定有胸痛吗?不一定。有些可表现为胸闷、休克、消化道症状,一定要注意心梗的临床表现多样性。
47.心梗住院后必须检查项目是:反复检查心电图、心肌酶、心脏彩超。
48.心梗患者发展方向:缺血性心肌病或猝死。
49.急诊处理透壁性心肌梗死的方法:心电图、心肌酶、心脏彩超检查,阿司匹林300mg、氢氯吡格雷300mg立即嚼服,立即皮下注射低分子肝素,静点硝酸甘油,行心电监护,止疼,随时准备处理恶心心率失常(利多卡因、胺碘酮、阿托品、多巴胺、硝普钠、吗啡、速尿备用),检查除颤仪。向家属交待病情,必要时行急症冠脉介入或搭桥术。
50.高危心肌梗死患者识别:高龄、多器官损害、KILIIP III-IV级、合并肺水肿和心源性休克、心电图广泛ST-T改变、AVR ST段抬高、前降支近端梗塞、频发恶心心律失常。
51.冠心病等致心衰的死亡率:以往相当于恶心肿瘤,4年死亡率达50%,严重心衰1年死亡率达50%。目前应用ACEI、ARB、b-他受体阻滞剂、螺内酯、CRT、ICD等显著降低死亡率。
52改善心衰预后药物和方法:ACE或ARB抑制剂、B受体阻滞剂、螺内酯、起搏器心脏同步化治疗(CRT)、体内自动除颤器(ICD)。起搏器心脏同步化治疗(CRT)降低死亡率36%,体内自动除颤器(ICD)也显著减少猝死,B受体阻滞剂使死亡率下降34%,螺内酯降低重度心力衰竭死亡率30%,ACE抑制剂可以使是死亡率平均下降24%。
53.冠心病等致慢性心衰治疗目的:慢性心衰的治疗目的有三个方面,首要目的是降低死亡率,其次在改善长期预后的治疗之前,应当先采用缓解症状和体征等降低病残率的治疗,第三个目的是预防。
54.冠脉造影阴性能除外冠心病吗?冠脉造影阴性不能排除冠心病。临床急性心梗患者中,冠脉造影显示管腔狭窄程度小于50%的反而要比狭窄程度大的还多。临床发生急性冠脉综合征有两种情况,一是稳定斑块到一定程度,70%的管腔狭小了,引起心绞痛。另一种是管腔狭窄不明显,但不稳定斑块破了,形成血栓,引发心肌梗死。这种不稳定斑块,冠脉造影检查多是阴性结果,但使用血管内超声检查,即可见血管壁内的斑块发展已很成熟――脂类核心大,纤维帽薄,局部有炎症等,极易破裂。
55.急性心梗的治疗方法:药物治疗、介入治疗、急诊搭桥。
56.急性心梗治疗时间窗:3小时内溶栓和介入均可;大于3小时,介入好于溶栓;超过12小时,一般不再溶栓或急诊介入。
57.冠心病患者血压、血脂、血糖控制标准:一般为,将血压控制在130/80mmHg以下,适度地控制体重。糖尿病患者应将空腹血糖控制在6mmol/L左右,餐后两小时血糖要控制在8mmol/L以内,糖化血红蛋白低于7%。还要控制血脂,总胆固醇要低于4.68mmol/L,低密度脂蛋白要低于2.60mmol/L,甘油三酯要低于1.70mmol/L,高密度脂蛋白要高于 1.0mmol/L。
58.冠心病不可控制的危险因素:1性别。2.年龄.3.家族遗传史倾向。
59.最早被证实的且最重要的冠心病的高危因素:高脂血症。
60.冠心病的检查方法:心电图、运动平板试验、冠状动脉造影、冠脉CT、心脏彩超、ECT、心肌酶谱、心肌核素显像、血管镜、血管内超声。61.急性心肌梗塞治疗原则:积极缓解心肌缺血,防治恶心心律失常,防治心衰,预防再梗。62.急性心肌梗塞重要药物:阿司匹林、氢氯吡格雷、低分子肝素、B-受体阻滞剂、硝酸酯类、替罗非班等。
63.急性ST段心肌梗塞溶栓方案:1.rt-PA:15mg静脉注射,35mg+50ml生理盐水静脉滴注,30分钟滴完,后加用肝素;2.尿激酶:生理盐水100ml+尿激酶150万单位静脉滴注,30分钟滴完。动态监测临床表现、心电图、心肌酶,注意防止再灌注心律失常。
64.ST-T改变临床意义:ST―T改变本身并不具有诊断的特异性,影响ST―T改变的疾病与因素是多方面的、复杂的。包括:检查技术上的原因,如心电基线不稳,上下飘移;呼吸与进餐的影响;药物如洋地黄等的影响;电解质影响,如血钾过低;植物神经功能紊乱,精神心理状态的压抑与焦虑;心血管疾病,如高血压、冠心病、左心室肥厚、二尖瓣脱垂、束支传导阻滞、预激综合征、心肌炎、心肌病等;神经系统疾病,如脑血管意外、脑肿瘤、脑外伤、中枢神经系统感染等。 还应注意的是,健康人中也可出现ST―T改变,正常人中有ST段异常的约占10―30%,T波改变者约占15―20%,尤以女性、特别是中青年女性(尤其绝经期前)更为多见。当心电图出现ST―T改变时,不应认为自己就是患上了冠心病。
- 本文延伸阅读
- 2016-03-11
- 2016-03-11
- 2016-03-08
- 2016-03-09
- 2016-03-14
相关文章
- 冠心病的分类有哪些?
- 冠心病的主要类型有哪几种
- 冠心病的介绍
- 冠心病的识别
- 冠心病的概述
- 老年冠心病的相关介绍
- 怎样诊断冠心病?
- 冠心病的相关介绍
- 糖尿病合并冠心病的介绍
- 了解冠心病的危害
- 了解初春冠心病
- 什么是冠心病?
- 热点排行
免费提问