不完全川崎病的诊断与治疗
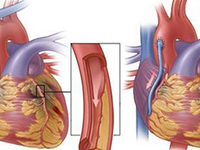
川崎病(Kawasaki disease,KD)是一种急性、自限性且病因不明的血管炎症候群,随着对该疾病认识的不断深入,不完全川崎病(incomplete KD)的诊断成为临床关注的热点和难点。因其临床表现各一,常常因误诊或漏诊而导致冠状动脉瘤(CAA)的发生。国外有病例报告患儿可无发热症状表现,所以临床医生在诊断过程中要特别注意包括BCG接种部位的变化等不完全KD诊断标准的参考项目,在小儿不明原因发热的诊治过程中要常常考虑川崎病,尤其是不完全KD的存在。近期日本多中心研究显示,在合并冠状动脉损害的川崎病患者中有5%的病例临床表现症状少于3项,好发于6个月到1岁和5岁以上,需引起高度重视并给予全面的检查及必要的治疗。
1.不完全KD的定义
不完全KD指不具备KD诊断标准条件者,可见于以下两种情况:(1)诊断标准6项只符合4项或3项以下, 但在病程中经超声心动图或心血管造影证实有冠状动脉瘤者(多见于<6个月的婴儿或>8岁的年长儿),属重症;(2)诊断标准中只有4项符合,但超声心动图检查可见冠状动脉壁辉度增强,应除外其他感染性疾病 。因其临床症状不完全符合川崎病的诊断标准,故命名不完全川崎病。国内一项大样本研究表示,不完全KD发病率为19.4%。值的注意的是不完全KD好发于小婴儿,其临床症状更为隐蔽,冠状动脉病变率较年长儿更高。美国诊断标准中提出对不明原因发热≥5天的小婴儿并伴有临床表现中符合一项者,应常规做2-DE检查,若合并有冠状动脉病变者即可明确诊断。
KD的在未确定不完全川崎病的命名以前称之为疑似川崎病。目前日本定义为主要症状不足5项的患者均称为不完全川崎病。在临床症状及病程变化表现为不典型(atypical)的病例,但不诊断为不典型川崎病。
2.不完全川崎病的临床症状
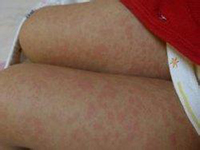
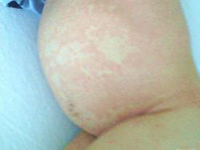
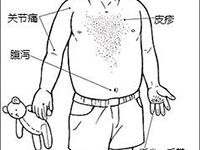
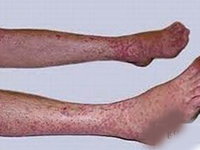
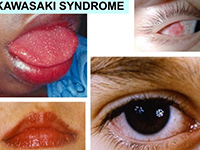
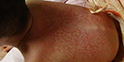
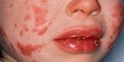
六大主要临床症状在不完全KD中以发热及恢复期肢端膜状脱屑多见,以颈部淋巴结肿胀少见。其中肛周潮红(或伴脱皮)和指(趾)端脱皮对诊断KD具有特征性意义。日本学者根据目前对于广义不完全KD与典型KD的六大主要症状出现频度比较研究结果显示:不完全KD病例颈部淋巴结肿胀出现频度较低(35%),而典型KD病例出现频度为65%,不完全KD的其他症状出现频度分别为发热75%、皮疹50%、口唇变化65%、四肢末端改变70%、结膜变化75%,四肢末端变化的轻症患者常常根据粘膜与皮肤交界处的特异性脱皮作为诊断川崎病的重要依据,也有因几经转院忽视特异性肢端脱皮的表现而延误诊断。
日本学者古ぃ报告多例猝死病例在尸检时发现冠状动脉瘤内的血栓性栓塞及冠状动脉瘤破裂而诊断为不完全KD,也有病例表现心功能不全为主要症状,可根据病史中患儿有发热皮疹等既往史,也可诊断为不完全KD。
在已诊断不完全KD的病例中,常常合并其他表现如面神经麻痹、急腹症;下肢不完全麻痹等症状。但这些症状并非不完全KD特有,也有病例报告少数典型KD也可伴有上述合并症。
川崎病主要症状出现延迟常常发生,不只限于不完全KD。其中有的病例在发热第五天已发现冠状动脉瘤,而轻度的口唇发红、细小丘疹及四肢末端改变随后才出现。日本有报告一生后51天患儿出现上述情况,应引起高度重视。
3.不完全KD的诊断与鉴别诊断
常常在最初被疑似其他疾病的患儿在诊疗过程中确诊为不完全KD。大多数病例因出现指(趾)端特异性膜样脱皮而确诊。也有个别病例在诊疗过程中误诊为类风湿性关节炎,但缺乏典型的诊断依据,一旦出现指趾端脱皮而经超声证实发现有冠状动脉瘤才确诊为不完全KD。所以在诊断其他疾病而又缺乏有力证据时必需与川崎病做鉴别,以免漏诊和误诊。
- 上一篇:川崎病的诊断标准
- 下一篇:如何来判断川崎病的发生
相关文章
- 哪些疾病和川崎病相混淆呢
- 川崎病的诊断标准
- 川崎病的诊断指标
- 川崎病的检查诊断方法
- 六大方面可判断川崎病
- 容易与川崎病混淆的疾病
- 川崎病的判断和治疗有什么呢
- 需要和川崎病相鉴别的疾病
- 容易和川崎病相混淆的疾病有哪些
- 容易与川崎病混淆的疾病有哪些
- 川崎病有哪些表现及如何诊断呢
- 川崎病的表现及诊断方法有哪些
- 热门阅读
- 热点排行
- 患上川崎病有哪些症状
- 川崎病的常识主要是什么呢
- 川崎病的主要症状会有哪些呢
- 川崎病的临床表类型哪些
- 川崎病的相关护理措施到底有哪些
- 川崎病该怎么治疗
- 川崎病的相关护理措施主要有哪些
- 川崎病的病因是什么啊
免费提问